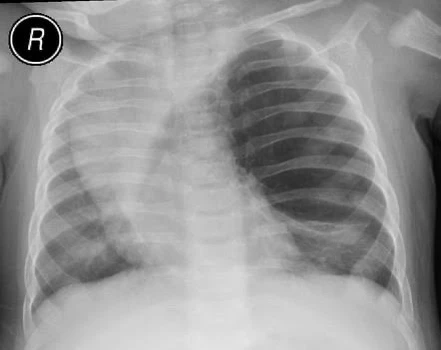
Врождённая лобарная эмфизема
Врождённая лоба́рная эмфизе́ма (ВЛЭ) — порок развития, характеризующийся чрезмерным расширением одной или нескольких лёгочных долей. В большинстве случаев поражается одна доля, чаще верхняя или средняя. ВЛЭ нижней доли лёгких встречается крайне редко. Клинически чаще проявляется в периоде новорождённости или младенчества, хотя в ряде случаев может манифестировать в более старшем возрасте. Рентгенологически проявляется типичной картиной гипервоздушности со смещением средостения. Особое значение имеет частое (10-20 % случаев) сочетание ВЛЭ с врождёнными пороками сердца, включая дефект межжелудочковой перегородки, открытый артериальный проток и тетраду Фалло[1][2].
История
Первое подробное описание клинической картины данного заболевания было представлено в 1951 году Р. Робертсоном. Впоследствии Э. Джеймс ввёл термин «лобарная эмфизема»[3].
Классификация
Выделяют 3 формы ВЛЭ:
- компенсированная — симптоматика дыхательной недостаточности может носить стёртый и непостоянный характер. Зачастую поводом для проведения рентгенологического исследования, которое и подтверждает диагноз, становится развитие воспалительного процесса в изменённой доле лёгкого;
- субкомпенсированная —основным клиническим проявлением является одышка. Эпизоды асфиксии, которые характеризуются локальным цианозом и кашлем, возникают редко и купируются самостоятельно;
- декомпенсированная — заболевание проявляется с первых дней жизни. Характерны выраженный общий цианоз, одышка, отставание поражённой половины грудной клетки при дыхании, беспокойство, частый сухой кашель и приступы асфиксии во время кормления[2][4].
Этиология
Точные причины развития ВЛЭ часто остаются невыясненными. Выделяют ряд причин, которые могут привести к развитию данного заболевания:
- врождённая аплазия, дисплазия бронхиального хряща, гипоплазия эластических волокон, гипоплазия гладких мышц терминальных и респираторных бронхиол. Эти факторы создают предпосылки для возникновения клапанного механизма, способствующего чрезмерному вздутию соответствующей части лёгкого;
- полиальвеолярная доля (количество альвеол увеличивается в 3-5 раз по сравнению с нормальными долями);
- внешняя компрессия (увеличенной лёгочной артерией, объёмным образованием средостения);
- врождённое сужение бронха;
- внутренняя бронхиальная обструкция[1][2][5][6].
Патогенез
При ВЛЭ формируется клапанный механизм, при котором в поражённую долю на вдохе поступает больше воздуха, чем выходит на выдохе, что приводит к его удерживанию. Это вызывает прогрессирующее перерастяжение доли, которое влечёт за собой сдавление здоровых отделов лёгкого, а при дальнейшем расширении — вклинение поражённой доли и смещение средостения в здоровую сторону[1].
Эпидемиология
Заболевание встречается с частотой 1 случай на 20 000-30 000 живорождённых с выраженным преобладанием у пациентов мужского пола (соотношение 3:1). Наиболее часто поражается верхняя доля левого лёгкого (40-45 % случаев), реже — средняя доля правого лёгкого (30-35 %) и верхняя доля правого лёгкого (20 %). Поражение нижних долей любой локализации, а также мультилобарное поражение являются редкостью, встречаясь менее чем в 5 % случаев каждый[1].
Диагностика
При УЗИ плода ВЛЭ визуализируется как эхогенное объёмное образование в грудной полости, не имеющее признаков системного кровоснабжения. На сонограмме это проявляется как вздутая, расширенная доля, заполненная жидкостью, которая может создавать эффект вклинения в средостение. В ряде случаев в третьем триместре отмечается спонтанная регрессия образования, и оно становится сонографически неотличимым от нормальной лёгочной ткани. Важно отметить, что несмотря на исчезновение ультразвуковых признаков до родов, эти поражения сохраняют потенциальный риск развития респираторных нарушений после рождения[1][5].
ВЛЭ, как правило, проявляется либо в неонатальном периоде, либо в течение первых шести месяцев жизни. Реже, при менее выраженных формах, диагноз может устанавливаться в грудном возрасте, в раннем детстве, в дошкольном и младшем школьном возрастах. Клиническая картина варьируется в зависимости от тяжести состояния. У новорождённых наиболее характерным проявлением служит респираторный дистресс-синдром различной степени выраженности, включающий такие симптомы, как одышка (проявляется как втяжение уступчивых мест грудной клетки), тахипноэ, сухие свистящие хрипы, клокочущее дыхание и цианоз. Могут быть затруднения при кормлении[6]. При физикальном обследовании выявляются смещение средостения (определяют смещение верхушечного толчка), коробочный перкуторный звук и ослабление дыхания на стороне поражения. У детей грудного возраста заболевание может манифестировать кашлем, свистящими хрипами и эпизодами цианоза[1]. Для пациентов в раннем детстве, в дошкольном и младшем школьном возрастах более типичны рецидивирующие инфекции дыхательных путей или бессимптомное течение[7].
Специфических лабораторных изменений нет.
- Рентгенография органов грудной клетки — выявляется повышение прозрачности лёгочной ткани, смещение средостения в здоровую сторону, уплощение купола диафрагмы и расширение межрёберных промежутков на стороне поражения. Характерно поджатие здоровых отделов лёгкого в виде треугольной тени[4].
- Бронхоскопия — эффективна для визуализации внутрипросветной обструкции бронха[2].
- КТ органов грудной клетки — позволяет оценить степень сужения долевого бронха, обеднение кровоснабжения доли при контрастировании сосудов[4].
- МРТ органов грудной клетки — дополнительный метод исследования, который позволяет оценить кровоснабжение в поражённой доле и исключить внешнюю компрессию[1].
- Вентиляционно-перфузионная сцинтиграфия лёгких — определяется редукция перфузии в зоне порока[2].
Дифференциальная диагностика
- Врождённые кистозно-аденоматозные мальформация лёгких;
- Пневмония;
- Напряжённый пневмоторакс;
- Врождённая диафрагмальная грыжа;
- Напряжённая киста лёгкого[2][6].
Осложнения
- Дыхательная недостаточность;
- Сердечная недостаточность;
- Рецидивирующие респираторные инфекции[2][6].
Лечение
Хирургическое лечение является единственным эффективным методом коррекции ВЛЭ.
Основу лечения составляет оперативное вмешательство — лобэктомия, заключающаяся в удалении поражённой доли лёгкого. Операцию успешно выполняют торакоскопическим доступом.
Сроки проведения операции определяются тяжестью состояния пациента:
- при декомпенсированной форме, сопровождающейся выраженной дыхательной недостаточностью, показано экстренное хирургическое вмешательство.
- при субкомпенсированной и компенсированной формах лечение проводится в плановом порядке[2].
В >85 % случаев отмечаются хорошие долгосрочные результаты после хирургического вмешательства с полным заживлением[1]
Примечание
- ↑ 1 2 3 4 5 6 7 8 Ал-Салем А. Х. Атлас детской хирургии. Принципы и лечение / науч. ред. пер. А. Ю. Разумовский, М. А. Голованев. — Москва: ГЭОТАР-Медиа, 2023. — 872 с. — ISBN 978-5-9704-6563-9.
- ↑ 1 2 3 4 5 6 7 8 Детская хирургия : национальное руководство / под ред. А. Ю. Разумовского. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2021. — 1280 с. — ISBN 978-5-9704-5785-6.
- ↑ Шарипов А. М., Сайфуллоев А. А., Сайфуллоев И. Д., и др. Лобарная эмфизема нижней доли левого легкого // Хирургия. Журнал им. Н.И. Пирогова. — 2015. — № 1. — С. 80‑82. Архивировано 20 июля 2025 года.
- ↑ 1 2 3 Неонатология. Национальное руководство / под ред. Н. Н. Володина, Д. Н. Дегтярева. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2023. — Т. 2. — 768 с.
- ↑ 1 2 Losty P. D., Flake A. W., Rintala R. J., et al. Rickham’s Neonatal Surgery. — SpringerLink, 2018. — 1349 с.
- ↑ 1 2 3 4 Mukhtar S., Sharma S., Trovela D. A. V. Congenital Lobar Emphysema (англ.). National Library of Medicine (19 июля 2024). Архивировано 21 апреля 2024 года.
- ↑ Gan F., Xia L., Yang Y., et al. Fatal congenital lobar emphysema in a puerpera: a case report and literature review (англ.) // BMC Pulmonary Medicine. — 2021. — Vol. 21, iss. 1. — P. 421. — ISSN 1471-2466. — doi:10.1186/s12890-021-01787-x.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |