Перелом дистального отдела лучевой кости
Перело́м диста́льного отде́ла лучево́й ко́сти — перелом части лучевой кости, прилегающей к запястью. Симптомы включают боль, синяк и быстро развивающийся отёк. Также может быть сломана локтевая кость. У молодых людей эти переломы обычно происходят во время занятий спортом или в результате автомобильной аварии. У пожилых людей наиболее частой причиной является падение на вытянутую руку. К конкретным типам переломов относятся переломы Коллеса, Смита, Бартона и Шоффера. Диагноз обычно подозревается на основании симптомов и подтверждается рентгенографией[1].
Лечение заключается в наложении гипсовой повязки на шесть недель или хирургическом вмешательстве. Хирургическое вмешательство обычно показано, если суставная поверхность сломана и не выровнена, лучевая кость слишком короткая или суставная поверхность лучевой кости наклонена назад более чем на 10 %. Тем, кому наложен гипс, рекомендуется повторная рентгенография в течение трёх недель для подтверждения сохранения правильного положения[1].
Переломы дистального отдела лучевой кости встречаются часто и являются наиболее распространённым типом переломов у детей. Переломы дистального отдела лучевой кости составляют от 25 до 50 % всех переломов костей и чаще всего встречаются у молодых мужчин и пожилых женщин. Для заживления может потребоваться год или два[1].
Общие сведения
История
До XVIII века считалось, что перелом дистального конца лучевой кости происходит из-за вывиха костей запястья или смещения дистального лучелоктевого сочленения. В XVIII веке Пети первым предположил, что эти типы травм могут быть вызваны переломами, а не вывихами. Другой автор, Путо, предположил распространённый механизм травмы, который приводит к этому типу переломов — повреждение запястья, когда человек падает на вытянутую руку с тыльным смещением запястья. Однако он также предположил, что ладонное смещение запястья было вызвано переломом локтевой кости. Его работа была встречена коллегами скептически и не получила должного признания, поскольку статья была опубликована после его смерти. В 1814 году Абрахам Коллес описал характеристики перелома дистального конца лучевой кости. В 1841 году Гийом Дюпюитрен признал вклад Пети и Путо, согласившись, что перелом дистального конца лучевой кости действительно является переломом, а не вывихом. В 1847 году Мальгень описал механизм травмы переломов дистального конца лучевой кости, которые могут быть вызваны падением на вытянутую руку или на тыльную сторону кисти, а также последствия, если перелом кисти не лечится адекватно. После этого Роберт Уильям Смит, профессор хирургии в Дублине, впервые описал характеристики ладонного смещения переломов дистального отдела лучевой кости. В 1895 году, с появлением рентгеновских лучей, визуализация перелома дистального отдела лучевой кости стала более очевидной. Люка-Шампоньер первым описал лечение переломов с использованием массажа и методов ранней мобилизации. Анестезия, асептическая техника, иммобилизация и внешняя фиксация внесли свой вклад в лечение фиксации перелома дистального отдела лучевой кости. Омбреданн, парижский хирург, в 1929 году первым сообщил об использовании немостиковой внешней фиксации при лечении переломов дистального отдела лучевой кости. Мостовидная внешняя фиксация была предложена Роджером Андерсоном и Гордоном О’Нилом из Сиэтла в 1944 году в связи с неудовлетворительными результатами консервативного лечения переломов дистального конца лучевой кости (с использованием ортопедических гипсовых повязок). Рауль Хоффман из Женевы разработал ортопедические зажимы, позволяющие регулировать внешнюю фиксацию для репозиции переломов методом закрытой репозиции. В 1907 году впервые была применена чрескожная фиксация штифтами. За ней, в 1965 году, последовало применение пластинчатого остеосинтеза[1].
Классификация
Существует множество систем классификации переломов дистального отдела лучевой кости. Классификация AO/OTA принята Ассоциацией ортопедических травматологов и является наиболее распространённой. Выделяют три основные группы: A — внесуставные, B — частично суставные и C — полные суставные, которые, в свою очередь, можно разделить на девять основных групп и 27 подгрупп в зависимости от степени сообщения и направления смещения. Однако ни одна из систем классификации не обладает достаточной надёжностью. Для сопутствующего перелома локтевой кости используется квалификационный модификатор (Q)[1].
У детей и подростков выделяют три основные категории переломов: переломы с фиксацией (торуса), переломы по типу «зелёной ветки» и полные (или смещённые) переломы. Переломы с фиксацией — это неполный перелом кости, затрагивающий кортикальный слой (наружную часть). Переломы с фиксацией стабильны и являются наиболее распространённым типом перелома. Переломы по типу «зелёной ветки» — это перелом кости, при котором кость сломана только с одной стороны и при этом изогнута в другую. Переломы по типу «зелёной ветки» нестабильны и часто встречаются у детей младшего возраста. Полные переломы, при которых кость полностью разрушена, нестабильны. При полном переломе кость может сместиться. Закрытым считается полный перелом, при котором кожа и ткани, покрывающие кость, остаются целыми. Открытый перелом (обнажение кости) — серьёзная травма[1].
Этиология
Основной причиной возникновения переломов дистального метаэпифиза лучевой кости является падение на вытянутую руку. Если при падении кисть находится в положении разгибания, возникает перелом Коллиса, при котором дистальный отломок смещается к тыльной и радиальной стороне, а также немного супинируется. В случае, если кисть согнута, может произойти перелом Смита, когда дистальный отломок смещается и пронируется в ладонную сторону. Ограничение движений в предплечье связано с изменением его анатомии, болевыми ощущениями и отёком[2].
Эпидемиология
Переломы дистального отдела лучевой кости являются наиболее распространёнными переломами у взрослых и детей. Переломы дистального отдела лучевой кости составляют 18 % всех переломов у взрослых с приблизительной частотой от 23,6 до 25,8 на 100 000 в год[3].
Наиболее часто встречаются повреждения дистального метаэпифиза лучевой кости, составляя от 11 % до 30 % всех переломов, и почти в 90 % случаев среди переломов костей предплечья. Эти переломы чаще встречаются у людей, страдающих остеопорозом, особенно среди пожилых, и женщины этой возрастной группы подвергаются им в 2-3 раза чаще, чем мужчины. Также отмечается, что частота данных переломов варьируется по сезонам: зимой, особенно в условиях гололёда, число переломов лучевой кости в типичных местах значительно увеличивается[2].
Дети, как мальчики, так и девочки, имеют схожую частоту этих типов переломов, однако пиковый возраст немного отличается. Девочки достигают пика в 11 лет, а мальчики — в 14 лет (возраст, в котором дети получают больше всего переломов). У взрослых заболеваемость среди женщин превышает заболеваемость среди мужчин в два-три раза. У взрослых средний возраст возникновения составляет от 57 до 66 лет. Мужчины, которые получают переломы дистального отдела лучевой кости, обычно моложе, как правило, в возрасте 40 лет (по сравнению с 60 годами у женщин). Низкоэнергетическая травма (обычно падение с высоты собственного роста) является обычной причиной перелома дистального конца лучевой кости (от 66 до 77 % случаев). Высокоэнергетические травмы составляют 10 % переломов запястья. Около 57—66 % переломов являются внесуставными, 9—16 % — частично-суставными, а 25—35 % — полными внутрисуставными переломами. Нестабильные метафизарные переломы встречаются в десять раз чаще, чем тяжёлые внутрисуставные переломы. Пожилые люди с остеопорозом, которые продолжают вести активный образ жизни, подвержены повышенному риску переломов дистального отдела лучевой кости[4].
Диагностика
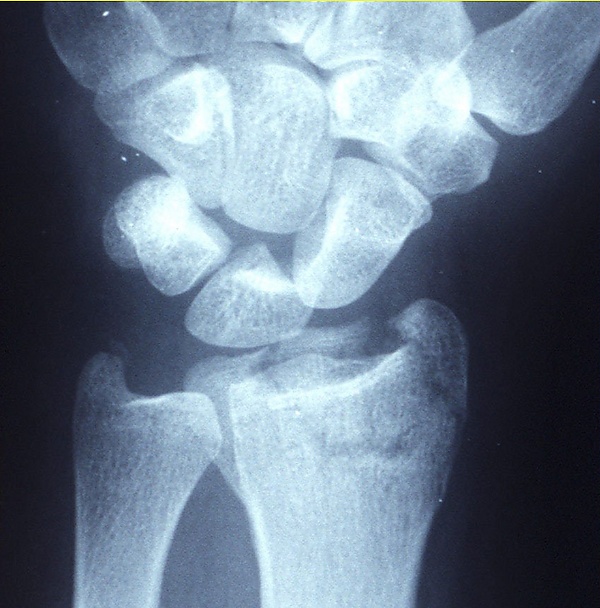
Диагноз может быть очевиден клинически при деформации дистального отдела лучевой кости, но должен быть подтверждён рентгенологическим исследованием. В некоторых случаях переломы могут быть не видны на рентгеновских снимках сразу после травмы. Подтвердить диагноз можно с помощью отсроченной рентгенографии, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ)[1].
Перелом дистального отдела лучевой кости, включая типичные формы, такие как переломы Коллиса и Смита, проявляется разнообразными симптомами, которые значительно ухудшают функциональное состояние пострадавшей конечности. Пациенты обычно испытывают сильную боль в области перелома, которая может иррадиировать в соседние зоны, как в покое, так и при пальпации. В месте травмы возникает отёк, который может расширяться и охватывать окружающие участки, включая кисть и локтевой сустав. К 5-7 дню после травмы выраженность отёка может снижаться[5][2].
Клинически наблюдаются кровоизлияния и возможная крепитация отломков, что свидетельствует о наличии повреждений. В некоторых случаях наблюдается деформация лучезапястного сустава, которая может привести к сдавлению срединного нерва, что проявляется онемением в кончике указательного пальца и слабостью мышц кисти, особенно при попытках сжать пальцы в «щепотку»[2][5].
При значительной силе удара возможны укорочение лучевой кости и её вклинение, что усугубляет механические нарушения. Анамнез травмы часто включает падение на вытянутую руку, что является характерным механизмом получения такого рода повреждений[1][2].
Для точного подтверждения диагноза всем пациентам с подозрением на перелом дистального отдела лучевой кости следует провести рентгенографию лучезапястного сустава в как минимум двух проекциях. Если результаты рентгенографии недостаточны для оценки состояния, рекомендуется выполнить компьютерную томографию (КТ) суставов. Этот метод помогает уточнить диагноз и планировать хирургическое лечение при переломах[2].
КТ является эффективным рентгенологическим методом, который позволяет получить детальные изображения внутрисуставных структур, точно оценить смещение костных отломков и рассмотреть кость в различных плоскостях. Это способствует выбору оптимального подхода к лечению, а также рациональному выбору метода остеосинтеза в случае оперативного вмешательства[2].
Кроме того, всем пациентам с переломом дистального конца лучевой кости, которым планируется операция, настоятельно рекомендуется на этапе предоперационной подготовки провести анализ состояния жизненно важных органов и систем. Для этого необходимо зарегистрировать электрокардиограмму и произвести её расшифровку, описание и интерпретацию полученных данных[2].
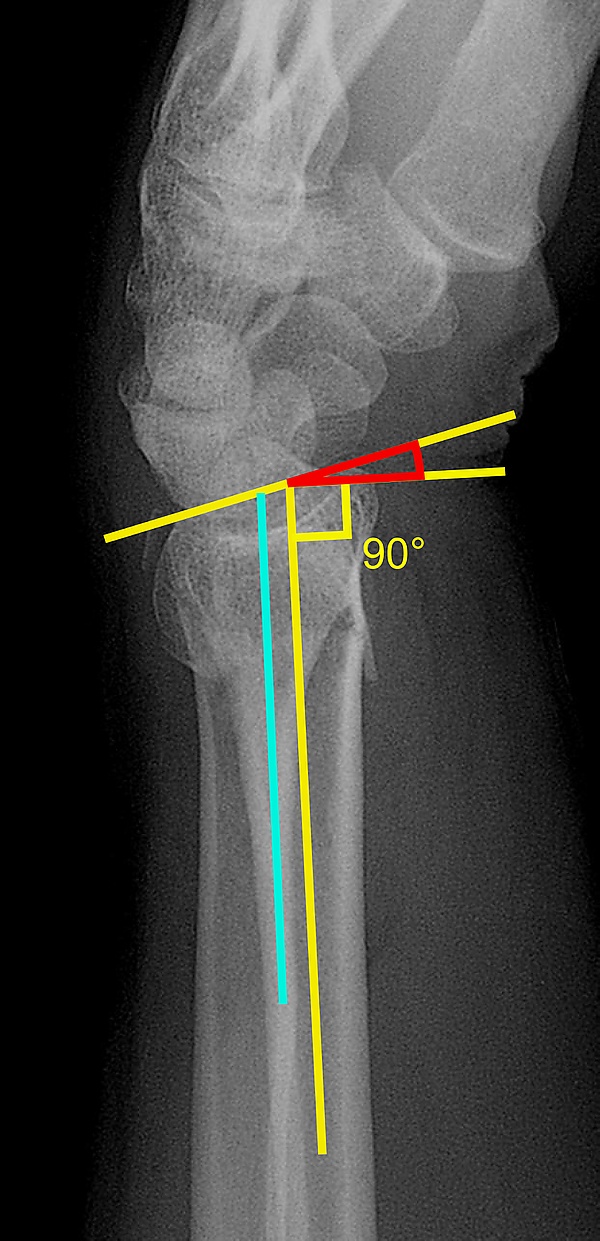
- Смещение запястья — проводится линия вдоль длинной оси головчатой кости, а другая — вдоль длинной оси лучевой кости. Если кости запястья выровнены, обе линии пересекутся внутри костей запястья. Если кости запястья не выровнены, обе линии пересекутся снаружи костей запястья. Смещение запястья часто сопровождается дорсальным или ладонным наклоном лучевой кости, что приводит к снижению силы захвата и плохому вращению предплечья.
- Угол каплевидного среза — это угол между линией, проходящей через центральную ось ладонного края полулунной фасетки лучевой кости, и линией, проходящей через длинную ось лучевой кости. Угол каплевидного среза менее 45 градусов указывает на смещение полулунной фасетки.
- Переднезаднее расстояние (AP-расстояние) — определяется на боковой рентгенограмме и представляет собой расстояние между дорсальным и ладонным краями полулунной фасетки лучевой кости. Обычное расстояние составляет 19 мм. Увеличение расстояния переднезадней поверхности указывает на перелом полулунной фасетки.
- Наклон ладонной или дорсальной поверхности лучевой кости — проводится линия, соединяющая самые дистальные концы ладонной и дорсальной поверхностей лучевой кости. Проводится ещё одна линия, перпендикулярная продольной оси лучевой кости. Угол между двумя линиями — это угол наклона ладонной или дорсальной поверхности запястья. Измерение наклона ладонной или дорсальной поверхности запястья следует проводить в истинной боковой проекции запястья, поскольку пронация предплечья уменьшает наклон ладонной поверхности, а супинация — увеличивает. Наклон ладонной поверхности более 11 градусов сопровождается потерей силы захвата и сгибания запястья[6].
- Радиальный наклон — это угол между линией, проведённой от шиловидного отростка лучевой кости к медиальному концу суставной поверхности лучевой кости, и линией, проведённой перпендикулярно длинной оси лучевой кости. Потеря лучевого наклона связана с потерей силы захвата.
- Радиальная длина — это вертикальное расстояние в миллиметрах между линией, касательной к суставной поверхности локтевой кости, и касательной, проведённой через самую дистальную точку лучевой кости (шиловидный отросток лучевой кости). Укорочение лучевой длины более чем на 4 мм связано с болью в запястье.
- Локтевое отклонение — это вертикальное расстояние между горизонтальной линией, параллельной суставной поверхности лучевой кости, и другой горизонтальной линией, проведённой параллельно суставной поверхности головки локтевой кости. Положительная ульнарная вариация (локтевая кость кажется длиннее лучевой) нарушает целостность треугольного фиброзно-хрящевого комплекса и связана с потерей силы захвата и болью в запястье[6].
- Пронированная косая проекция дистального конца лучевой кости помогает оценить степень раздробления дистального конца лучевой кости, углубление шиловидного отростка лучевой кости и подтвердить положение винтов с лучевой стороны дистального конца лучевой кости. В то же время супинированная косая проекция показывает локтевую сторону дистального конца лучевой кости, обеспечивая доступ к углублению дорсального края полулунной фасетки и положение винтов с локтевой стороны дистального конца лучевой кости[6].
Дифференциальная диагностика
Дифференциальный диагноз включает переломы ладьевидной кости и вывихи запястья, которые также могут сочетаться с переломом дистального отдела лучевой кости[1].
Осложнения
Несращение встречается редко; почти все эти переломы заживают. Однако неправильное сращение встречается нередко и может привести к остаточной боли, слабости захвата, ограничению амплитуды движений (особенно вращения) и стойкой деформации. Симптоматическое неправильное сращение может потребовать дополнительного хирургического вмешательства. Если поверхность сустава повреждена и заживает с неровностью более 1—2 мм, лучезапястный сустав будет склонен к посттравматическому остеоартриту. У половины пациентов без остеопороза разовьётся посттравматический артрит, в частности, ограниченная лучевая девиация и сгибание запястья. Этот артрит может ухудшаться с течением времени. Смещённые переломы основания шиловидного отростка локтевой кости, связанные с переломом дистального отдела лучевой кости, приводят к нестабильности и, как следствие, к потере ротации предплечья[1].
Повреждение нервов, особенно срединного нерва, проявляющееся синдромом запястного канала, часто встречается после переломов дистального отдела лучевой кости. Повреждение сухожилий может наблюдаться как у пациентов, лечившихся консервативно, так и оперативно, чаще всего сухожилия длинного разгибателя большого пальца. Это может быть связано с контактом сухожилия с выступающей костью или с металлоконструкцией, установленной после хирургических вмешательств[1].
Комплексный регионарный болевой синдром также связан с переломами дистального отдела лучевой кости и может проявляться болью, отёком, изменением цвета и температуры и/или контрактурой сустава. Причина этого состояния неизвестна[1].
Лечение
Коррекция необходима, если рентгенограмма запястья выходит за пределы допустимых значений[1]:
Варианты лечения переломов дистального отдела лучевой кости включают консервативное лечение, внешнюю и внутреннюю фиксацию. Показания к каждому из них зависят от ряда факторов, в частности от возраста пациента, начального смещения перелома, а также особенностей расположения перелома (метафизарное и суставное расположение), с конечной целью максимизировать силу и функцию повреждённой верхней конечности. Лечение часто направлено на восстановление нормальной анатомии, чтобы избежать возможности неправильного сращения переломов, которое может привести к снижению силы в кисти и запястье. Решение о выборе конкретного метода лечения значительно варьируется.
Переломы дистального отдела лучевой кости часто связаны с травмами дистального лучелоктевого сустава, и Американская академия хирургов-ортопедов рекомендует всем пациентам с переломами дистального отдела лучевой кости после фиксации перелома проводить боковую рентгенографию запястья для предотвращения травм или вывихов дистального лучелоктевого сустава.
Большинству детей с такими переломами операция не требуется[1].
Большинство переломов дистального отдела лучевой кости лечат консервативно, не применяя хирургическое лечение, которое включает иммобилизацию гипсовой повязкой или лонгетой с закрытой репозицией или без неё. Распространённость консервативного подхода к лечению переломов дистального отдела лучевой кости составляет около 70 %. Консервативное лечение показано при переломах без смещения или при переломах со смещением, сохраняющих стабильность после репозиции. Различия в методах иммобилизации включают тип гипсовой повязки, положение иммобилизации и длительность ношения гипсовой повязки[1].
Для пациентов с низкой потребностью в лечении гипсовая повязка и шина могут быть наложены на две недели. У молодых и активных пациентов, если перелом не смещён, контрольный осмотр проводят через неделю после наложения гипса или шины. Если перелом по-прежнему не смещён, гипсовая повязка и шина могут быть наложены на три недели. Если перелом смещён, требуется манипуляционная репозиция или хирургическая стабилизация. Более короткая иммобилизация связана с лучшим восстановлением по сравнению с длительной иммобилизацией. 10 % переломов с минимальным смещением становятся нестабильными в течение первых двух недель, что приводит к их неправильному сращению. 22 % переломов с минимальным смещением срастаются неправильно через две недели[7].
При смещении дистального перелома лучевой кости у пациентов с низким уровнем нагрузки кисть можно гипсовать до тех пор, пока пациент не почувствует себя комфортно. Если перелом затрагивает срединный нерв, то в этом случае показана репозиция. Если риск нестабильности менее 70 %, кисть можно манипулировать под местной анестезией или общей анестезией для достижения репозиции. Если рентгенограмма запястья после репозиции приемлема, пациент может прийти на контрольный осмотр через одну, две или три недели для выявления смещения переломов в течение этого периода. Если репозиция сохраняется, гипс следует носить в течение 4—6 недель. При смещении перелома целесообразным является хирургическое лечение. Если риск нестабильности запястья превышает 70 %, требуется хирургическое лечение. 43 % смещённых переломов становятся нестабильными в течение первых двух недель, а 47 % оставшихся нестабильных переломов — через две недели. Поэтому периодические осмотры важны для предотвращения неправильного срастания смещённых переломов. Закрытая репозиция перелома дистального отдела лучевой кости включает в себя первоначальную анестезию поражённой области с помощью гематомной блокады, внутривенной регионарной анестезии (блокада Бира), седации или общего наркоза. Манипуляция обычно включает в себя сначала наложение тракции на руку и разблокировку отломков. Затем деформация устраняется с помощью соответствующей закрытой манипулятивной (в зависимости от типа деформации) репозиции, после чего накладывается шина или гипсовая повязка и выполняется рентгенография для подтверждения успешности репозиции. Гипсовая повязка обычно носится около 6 недель[1].
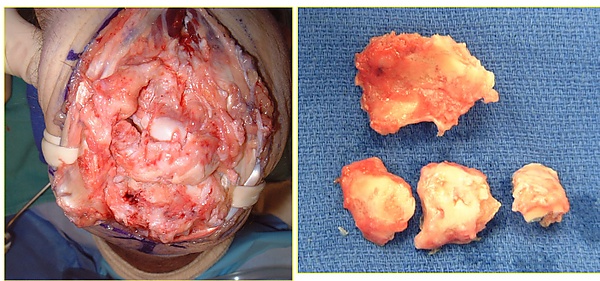
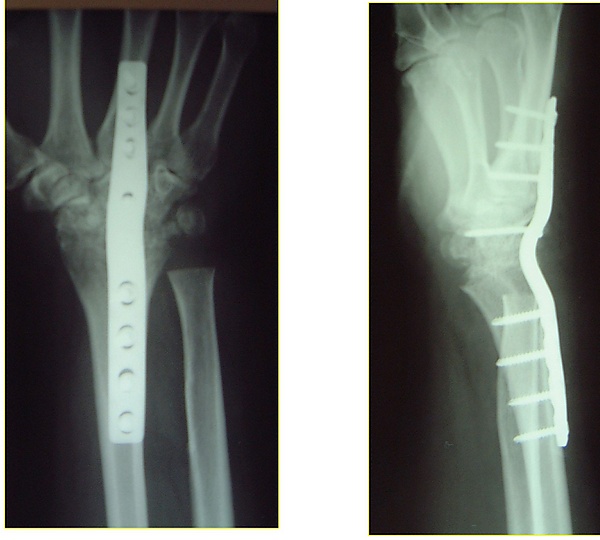
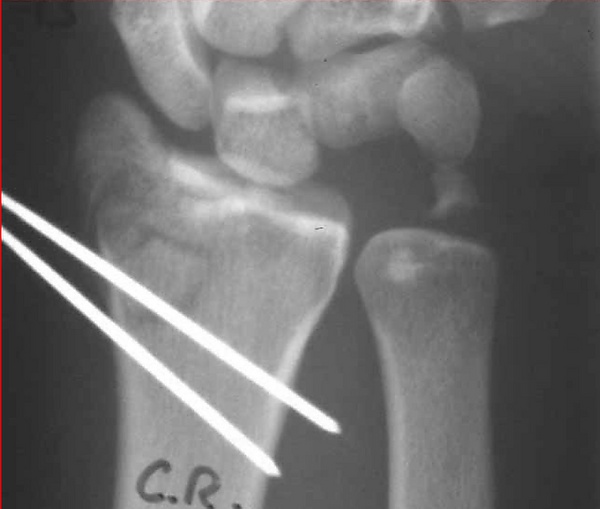
Хирургическое вмешательство обычно показано при смещённых или нестабильных переломах. Методы хирургического лечения включают открытую репозицию с внутренней фиксацией, внешнюю фиксацию, чрескожную фиксацию штифтами или их комбинацию. Выбор метода оперативного лечения часто определяется типом перелома, который можно в целом разделить на три группы: частичные суставные переломы, смещённые суставные переломы и метафизарные нестабильные внесуставные или минимальные суставные переломы[1].
В лечении достигнуты значительные успехи. Два новых метода лечения — это фрагмент-специфическая фиксация и угловая ладонная пластина. Эти методы предполагают фиксацию, достаточно жёсткую для обеспечения практически немедленной подвижности, с целью минимизации скованности и улучшения конечной функции; улучшения конечного результата при ранней мобилизации (до 6 недель после хирургической фиксации) не наблюдалось. Хотя восстановление положения лучезапястного сустава считается очевидным, точная величина угла, укорочения и внутрисуставного зазора/ступеньки, влияющих на конечную функцию, неизвестна. Выравнивание также важно, так как это может быть источником боли и потери вращательной функции после окончательного заживления и максимального восстановления[1].
Артроскоп может быть использован во время фиксации для оценки повреждения мягких тканей и конгруэнтности суставной поверхности, что может повысить точность выравнивания суставных поверхностей. К структурам риска относятся треугольный фиброзно-хрящевой комплекс и ладьевидно-полулунная связка. Следует учитывать повреждения ладьевидно-полулунной связки при переломах шиловидного отростка лучевой кости, когда линия перелома выходит дистально в ладьевидно-полулунном промежутке[1].
Прогноз варьируется в зависимости от десятков факторов. Если анатомия не восстановлена должным образом, функция может оставаться плохой даже после заживления. Восстановление выравнивания костей не является гарантией успеха, поскольку мягкие ткани играют значительную роль в процессе заживления[1].
Прогноз
Всемирная организация здравоохранения (ВОЗ) подразделяет исходы на три категории: нарушения, инвалидность и физические недостатки. Нарушения — это нарушение физической функции, например, отсутствие вращения предплечья. Они оцениваются клинически. Инвалидность — это отсутствие возможности выполнять повседневные физические действия. Она оценивается с помощью показателей, сообщаемых пациентами (PROMs). Примерами систем оценки, основанных на клинической оценке, являются: шкала Майо для оценки запястья (для перилунарного переломовывиха), шкала Грина и О’Брайена (вывих запястья и боль) и шкала Гартланда и Верли (оценка переломов дистального отдела лучевой кости). Эти шкалы включают оценку амплитуды движений, силы хвата, способности выполнять повседневные действия и рентгенологическую картину. Однако ни одна из трёх систем оценки не продемонстрировала высокой надёжности.
Существуют также две системы оценки показателей, сообщаемых пациентами (PROMs): шкала для оценки нарушений функции кисти, руки и плеча (DASH) и шкала оценки запястья, связанная с пациентом (PRWE). Эти системы оценивают способность человека выполнять задачу, степень боли, наличие покалывания и онемения, влияние на повседневную деятельность и самооценку. Обе системы демонстрируют высокую надёжность и валидность[1].
У детей исход перелома дистального отдела лучевой кости обычно очень благоприятный, с ожидаемым заживлением и восстановлением нормальной функции. Некоторая остаточная деформация встречается часто, но она часто ремоделируется по мере роста ребёнка[1].
У молодых пациентов травма требует большей силы и приводит к большему смещению, особенно суставной поверхности. Если не будет достигнута точная репозиция суставной поверхности, у таких пациентов, скорее всего, будут долгосрочные симптомы, такие как боль, артрит и скованность.
У пожилых людей переломы дистального отдела лучевой кости заживают и могут привести к адекватной функции после консервативного лечения. Значительная часть этих переломов происходит у пожилых людей, которым может потребоваться меньшая нагрузка на запястье. Некоторые из этих пациентов хорошо переносят тяжёлые деформации и незначительную потерю подвижности запястья даже без репозиции перелома. В пожилой возрастной группе различий в функциональных результатах между оперативным и консервативным лечением не наблюдается, несмотря на лучшие анатомические результаты в группе, прошедшей хирургическое лечение[1].
Неудача консервативного лечения, приводящая к функциональным нарушениям и анатомической деформации, является наибольшим риском, связанным с консервативным лечением. Предыдущие исследования показали, что перелом часто смещается в исходное положение даже в гипсовой повязке. Только 27—32 % переломов достигают приемлемого положения через 5 недель после закрытой репозиции. У лиц моложе 60 лет дорсальный угол составит 13 градусов, в то время как у лиц старше 60 лет дорсальный угол может достигать 18 градусов. У лиц старше 60 лет функциональные нарушения могут сохраняться более 10 лет[1].
Несмотря на эти риски при консервативном лечении, более поздние систематические обзоры показывают, что при наличии показаний нехирургическое лечение у пожилых людей может привести к аналогичным функциональным результатам, как и хирургические подходы. В этих исследованиях не было выявлено значимых различий в показателях боли, силе сжатия и диапазоне движений в запястьях пациентов при сравнении консервативных нехирургических подходов с хирургическим лечением. Хотя в группе, не получавшей хирургического вмешательства, наблюдалось большее анатомическое смещение, такое как радиальное отклонение и локтевое отклонение, эти изменения, по-видимому, не оказывали существенного влияния на общую боль и качество жизни[1].
Примечания
Литература
- Ангарская Е. Г. Переломы лучевой кости в типичном месте // Байкальский медицинский журнал. — 2007. — № 3.
- Волотовский А. И., Аликевич Ю. Л., Беспальчук А. П. Современный подход к диагностике переломов ладьевидной кости запястья // Журнал Гродненского государственного медицинского университета. — 2011. — № 1 (33).