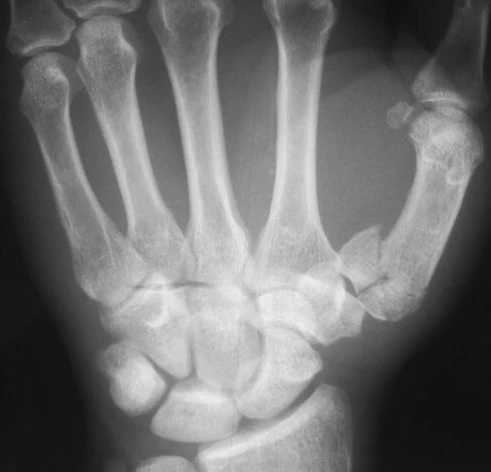
Перелом Роландо
Перело́м Рола́ндо — это внутрисуставной перелом основания I пястной кости, имеющий характерную Т- или Y-образную конфигурацию. В отличие от перелома Беннета, при этой травме образуется несколько отломков. Впервые этот вид повреждения был описан в 1910 году итальянским хирургом Сильвио Роландо[1][2]. Перелом Роландо является следствием сдавливания первой пястной кости по оси в момент сгибания в первом запястно-пястном суставе. Составляет от 15 % до 20 % всех переломов основания пястной кости большого пальца и относится к редким, но клинически значимым повреждениям, требующим специализированного хирургического подхода[1]. Клиническая картина характеризуется острой болью, которая усиливается при любых движениях, в области травмы нарастает отёк, отмечается ограничение движение в суставе[3]. Лечение только хирургическое, в основе которого лежит открытая репозиция с внутренней фиксацией отломков[4][5]. Прогноз неблагоприятный, так как перелом не стабильный, сложно провести анатомическую репозицию костных отломков. Это может нарушить конгруэнтность и стабильность сустава, что приводит к дегенеративным изменениям в запястно-пястном суставе[4][6].
История
Впервые этот тип перелома был описан в 1910 году итальянским хирургом Сильвио Роландо. Анализируя серию переломов пястных костей большого пальца, он выявил данное повреждение у троих из двенадцати пациентов, и впоследствии перелом был назван его именем[2].
Классификация
В клинической практике для систематизации переломов основания первой пястной кости используется классификация по Грину и О’Брайену:
Тип I — перелом Беннета (двухфрагментарный внутрисуставной);
Тип II — перелом Роландо (внутрисуставной, оскольчатый);
Тип III — внесуставные переломы основания, эпибазальный перелом (псевдоперелом Беннета)
- IIIА — поперечные;
- IIIВ — косые;
Тип IV — эпифизиолиз по типу Salter-Harris II у детей[7][8].
Этиология
Переломы пястных костей кисти возникают преимущественно вследствие прямой травмы: удара, падения на кисть или сдавливания. Реже встречаются непрямые механизмы, например, при резком поднятии тяжестей[9]. Перелом Роландо возникает в результате сдавливания первой пястной кости по оси в момент сгибания в первом запястно-пястном суставе (трапециевидно-пястном суставе). Точкой наименьшего сопротивления является переднемедиальный край основания первой пястной кости, который отделяется под углом, как при переломе Беннета. Однако при переломе Роландо происходит сопутствующий перелом дорсолатерального отростка, который отделяется от тела кости, образуя второй фрагмент. В основе многооскольчатых переломов лежит тот же механизм, но для их образования требуется воздействие значительно большей травмирующей силы[10]. Такие переломы часто приводят к подвывиху или нестабильности трапециевидно-пястного сустава из-за натяжения сухожилия длинной мышцы, отводящей большой палец[3]. Линия перелома часто приобретает Т- или Y-образную форму, а отломки смещаются[2].
Эпидемиология
Внутрисуставные переломы основания первой пястной кости относятся к редким повреждениям кисти, составляя, по данным литературы, от 1,4 % до 4 % от общего числа переломов кисти. Перелом Роландо составляет от 15 % до 20 % всех переломов основания пястной кости большого пальца[10]. Пик заболеваемости приходится на возраст от 20 до 40 лет, при этом подавляющее большинство пациентов составляют мужчины (соотношение мужчин и женщин составляет примерно 10:1)[11].
Диагностика
Перелом первой пястной кости характеризуется выраженной клинической картиной, позволяющей заподозрить травму при первичном осмотре. Пациенты жалуются на острую боль, локализованную у основания большого пальца, которая усиливается при любых попытках движения, что указывает на поражение сустава и возможную нестабильность отломков, они не могут переносить вес тела на травмированную конечность[3][4] . В области травмы быстро нарастает отёк, часто визуализируется кровоподтёк, а при пальпации может быть выявлена деформация пястной кости или крепитация[5]. Подвижность пальца резко ограничена из-за боли и повреждения структур сустава[3].
Не применяются.
- Рентгенография кисти — является основным методом визуализации для выявления и классификации переломов основания первой пястной кости. Для получения полной картины повреждения и адекватной оценки состояния первого запястно-пястного сустава рекомендуется выполнение серии снимков, включающей переднезаднюю, боковую и косую проекции[3]. Для получения боковой проекции кисть пронируют на 15-25 градусов, а рентгеновские лучи направляют под углом 15 градусов. В сложных случаях дополнительно используют косой снимок, который позволяет уточнить детали перелома. При переломе Роландо на снимках определяется характерный Т- или Y-образный перелом, при котором основание пястной кости разделяется на тыльный и ладонный фрагменты[4].
- Компьютерная томография — необходима при сомнительных и застарелых переломах, для оценки многооскольчатых переломов, для составления плана хирургического лечения[9][4].
- Магнитно-резонансная томография — используется для визуализации повреждений связок и сухожилий[10].
Дифференциальная диагностика
Дифференциальную диагностику перелома Роландо проводят с:
Осложнения
При переломе Роландо могут развиться следующие осложнения:
- Посттравматический остеоартроз;
- Ограничение подвижности поражённого сустава;
- Несращение/неправильное сращение перелома;
- Снижение силы захвата[1][5].
Лечение
Лечение внутрисуставных переломов основания первой пястной кости по типу Роландо представляет собой сложную хирургическую задачу, поскольку основная цель лечения заключается в восстановлении первоначального положения костных отломков с последующей стабильной фиксацией, что позволяет обеспечить раннюю мобилизацию сустава, сохранить амплитуду движений и минимизировать болевой синдром. Сложность лечения обусловлена нестабильностью перелома и наличием множественных осколков, что создаёт риск вторичного смещения, нарушения конгруэнтности суставных поверхностей и развития посттравматического остеоартрита. Выбор метода лечения напрямую зависит от характера перелома, размера фрагментов и степени их смещения. Консервативное лечение, включая гипсовую иммобилизацию и мануальные методы, при переломах Роландо часто оказывается неэффективным из-за невозможности зафиксировать костные отломки в правильном положении. При переломах с минимальным смещением, когда суставная щель составляет менее 1 миллиметра, возможно выполнение чрескожной фиксации спицами. При наличии крупных фрагментов размером более 3-х миллиметров и их смещении предпочтение отдаётся открытой репозиции и внутренней фиксации, доступ к месту перелома при этом осуществляется через Г-образный разрез. Для надёжной фиксации отломков применяются мини-винты, спицы Киршнера или Т-образные пластины, которые способствуют ранней мобилизации и демонстрируют хорошие функциональные результаты в отношении восстановления конфигурации сустава и противопоставления большого пальца. Наибольшие трудности вызывают многооскольчатые переломы с фрагментами малого размера, менее 3-х миллиметров, когда применяются дистракционные методы, направленные на восстановление длины пястной кости и предотвращение контрактуры с использованием внешней фиксации или косого скелетного вытяжения. Для молодых пациентов с высоким риском развития дегенеративных изменений при тяжёлых оскольчатых переломах рассматривается возможность эндопротезирования запястно-пястного сустава. В наиболее тяжёлых, не поддающихся восстановлению случаях, прибегают к экстренному артродезу или замене сустава[4][5].
Реабилитация
Реабилитация после оперативного лечения перелома Роландо направлена на восстановление подвижности большого пальца, уменьшение болевых ощущений и улучшение функций кисти после операции. После операции проводят кратковременную иммобилизацию, при которой большой палец фиксируется в специальной гипсовой повязке на две недели. По истечении этого периода повязка и кожные швы снимаются, после чего пациенту разрешают постепенное восстановление полного объёма движений в большом пальце. Важным компонентом восстановительного период является программа домашних упражнений. Пациента обучают методике самостоятельной реабилитации и рекомендуют выполнять активные упражнения для большого пальца дважды в день. Дополнительно назначается курс физиотерапевтических процедур. Применяются низкочастотная импульсная магнитотерапия и лазерная биостимуляция, направленные на ускорение заживления тканей, уменьшение болевого синдрома и улучшение трофики в зоне повреждения[12].
Прогноз
Профилактика
Профилактика при переломе Роландо заключается в предупреждении развития осложнений, которые существенно ограничивают функциональные возможности кисти, и адекватной реабилитации в послеоперационном периоде. Для достижения благоприятного исхода важно раннее начало движений в суставе. Задержка восстановления подвижности более чем на три-четыре недели повышает риск развития артрофиброза и необратимого ухудшения функции. В связи с этим хирургическая тактика должна предусматривать возможность практически немедленного восстановления движений в послеоперационном периоде, а пациентам необходимо ежедневно выполнять активные движения пальцами[13][12].