Экссудативный средний отит
Экссудативный средний отит (ЭСО) — это заболевание, характеризующееся наличием экссудата в полостях среднего уха, снижением слуха. Протекает без болевого синдрома, при целостной барабанной перепонке[1].
Эпидемиология
У детей ЭСО встречается чаще, чем у взрослых, что связано с анатомо-физиологическими особенностями, характерными для различных возрастных периодов[2]. Болеют преимущественно мальчики. У детей с врождённой расщелиной губы и неба вероятность развития заболевания значительно выше[3].
Распространённость ЭСО варьируется в зависимости от возраста: до 35 % — среди младенцев, 10-30 % — дети 3-5 лет, 3-10 % — дети 6-7 лет, и 1-3 % — среди детей 9-10 лет. В детском возрасте этот процесс чаще двусторонний (86 %), а у взрослых — односторонний (70 %)[2].
Этиология
Предрасполагающие факторы: недоношенность и низкая масса при рождении, искусственное вскармливание, рецидивирующие инфекции верхних дыхательных путей, пассивное курение и наличие у ребёнка гастроэзофагеального рефлюкса[1].
- Вирус Эпштейна — Барр (83,3 %)
- Аденовирусная инфекция (39 %)
- Респираторно-синцитиальный вирус (тип А и В) (19,3 %)
- Цитомегаловирус
- Вирусы гриппа (A, B и C) и парагриппа (тип 1-3, 4А и 4B)
- Риновирусы
- Микоплазменная и хламидийная инфекции
- Бактериальная флора (Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pneumoniae, Staphylococcus aureus, Alloiococcus otitidis)[4]
- Аллергическое воспаление
- Дисфункция слуховой трубы
- Системная вазомоторная дисфункция слизистой оболочки верхних дыхательных путей
- Общие причины: снижение общей иммунной реактивности, аллергизация; заболевания, снижающие иммунитет; системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса; экологические факторы; инфекционные заболевания
- Местные причины: нарушение вентиляционной функции слуховой трубы за счёт гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах.
- Врождённая узость слуховой трубы, гипертрофия тубарных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесённых оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки
- Генетически обусловленная предрасположенность к ЭСО[1]
Патогенез
Пусковым механизмом является дисфункция слуховой трубы из-за обструкции её глоточного устья. В результате происходит всасывание О₂, снижение давление в барабанной полости падает и накопление транссудата[3]. Первоначально транссудат жидкий, но вследствие гиперсекреции бокаловидных клеток слизистой оболочки, сопровождающейся увеличением содержания белка, он становится более густым и вязким[5]. Со временем число бокаловидных клеток возрастает, в слизистой барабанной полости формируются слизистые железы, что приводит к увеличению объёма секрета. На этом этапе секрет ещё может быть эвакуирован через тимпаностому. Однако при значительном увеличении плотности бокаловидных клеток и слизистых желёз вязкость и плотность секрета повышаются, он превращается в экссудат, выведение которого через тимпаностому становится затруднительным или невозможным[3].
На фиброзной стадии в слизистой оболочке барабанной полости преобладают дегенеративные изменения: происходит разрушение бокаловидных клеток и секреторных желёз, что сопровождается снижением выработки слизи, затем прекращается полностью. Происходит фиброзная трансформация слизистой оболочки, при этом в процесс могут вовлекаться слуховые косточки. Если в экссудате преобладают форменные элементы, развивается адгезивный процесс; если же увеличивается содержание аморфных компонентов, формируется тимпаносклероз.
Воспалительные и аллергические заболевания верхних дыхательных путей, а также нарушения местного и общего иммунитета способствуют развитию заболевания и являются важными факторами, определяющими формирование рецидивирующего течения хронического ЭСО[3].
Выделяют 3 теории развития ЭСО:
В основе заболевания лежит формирование отрицательного давления в полостях среднего уха, что приводит к повышению проницаемости сосудистой стенки. Нарушение вентиляции барабанной полости, вызванное обструкцией слуховой трубы как снаружи, так и изнутри, снижает интратимпанальное давление, способствуя транссудации сыворотки через стенку капилляров слизистой оболочки. Исследования газообмена показали, что повышение давления в полостях среднего уха обусловлено диффузией CO₂ из сосудов, а его снижение — диффузией O₂ в обратном направлении. В условиях отрицательного давления происходят ретракция барабанной перепонки, накопление транссудата и угнетение мукоцилиарного клиренса[2].
Теория объясняет образование экссудата в барабанной полости воспалительными изменениями слизистой оболочки. Предполагается, что ЭСО развивается как следствие воспалительного процесса в слизистой дыхательных путей, вызванного бактериальной или вирусной инфекцией. Патогены из полости носа и носоглотки распространяются на слуховую трубу, а затем — на мукопериост барабанной полости. В результате возникает воспаление, сопровождающееся отёком, повышенной проницаемостью капилляров и экссудацией. В составе экссудата выявляются нейтрофилы и простагландины, что подтверждает его воспалительный генез. Воспаление в слуховой трубе приводит к её сужению и снижению давления в барабанной полости, формируя «порочный круг»[2].
Теория основана на гиперплазии бокаловидных клеток и слизистых желёз[2].
Патогенетически выделяют 4 стадии развития ЭСО:
- Катаральная стадия (до 1 месяца) характеризуется нарушением проходимости слуховой трубы и формированием отрицательного давления в барабанной полости. В эту стадию может определяться транссудат, экссудат отсутствует. В слизистой оболочке происходят воспалительные изменения, преимущественно в собственной пластинке, проявляющиеся пролиферацией и расширением капилляров, а также лимфоцитарной инфильтрацией.
- Секреторная стадия (от 1 до 12 месяцев) характеризуется накоплением серозного экссудата в барабанной полости. Происходит гиперплазия эпителия с его последующей дифференциацией в псевдомногослойный цилиндрический реснитчатый эпителий. Увеличивается количество бокаловидных клеток, а из недифференцированных эпителиальных элементов формируются слизистые железы.
- Мукозная стадия (от 12 до 24 месяцев) сопровождается обструкцией слуховой трубы и накоплением в барабанной полости вязкого мукозного экссудата. Он фиксирует слуховые косточки и блокирует окна лабиринта. Число бокаловидных клеток и слизистых желёз резко возрастает, а в условиях хронического воспаления слизистая оболочка утолщается и приобретает полиповидный характер.
- Фиброзная стадия (при длительности ЭСО более 24 месяцев) характеризуется преобладанием дегенеративных изменений в слизистой оболочке барабанной полости. Развивается её фиброзная трансформация с вовлечением в процесс слуховых косточек, и продукция слизи полностью прекращается[2] .
Классификация
- Острый (до 3 нед)
- Подострый (3-8 нед)
- Хронический (более 8 нед)[3]
В основу классификации положены: характер содержимого барабанной полости по физическим параметрам — вязкости, прозрачности, цвету, плотности; определение тактики лечения больных в зависимости от стадии заболевания.
Патогенетически выделяют IV стадии течения:
- Катаральная (до 1 мес);
- Секреторная (1-12 мес);
- Мукозная (12-24 мес):
- Фиброзная (более 24 мес).[3]
Клиническая картина
ЭСО обычно протекает с минимальными симптомами, что затрудняет своевременную диагностику. Основными проявлениями являются снижение слуха и иногда шум в ухе. Однако маленькие дети от 2 до 5 лет редко жалуются на ухудшение слуха, особенно при одностороннем поражении, поэтому ЭСО нередко выявляется случайно[2][5]. Также возможны жалобы на ощущение заложенности уха, снижение слуха при смене положения головы, чувство давления, переливания жидкости в ухе, аутофонию (резонанс собственного голоса в больном ухе). При изменении положения головы экссудат может переливаться, что иногда приводит к временному улучшению слуха[6]. Боль встречается редко и носит кратковременный характер[2]. Часто ЭСО предшествуют заболевания верхних дыхательных путей[3].
Диагностика
Ранняя диагностика ЭСО возможна у детей старше 5 — 6 лет[2].
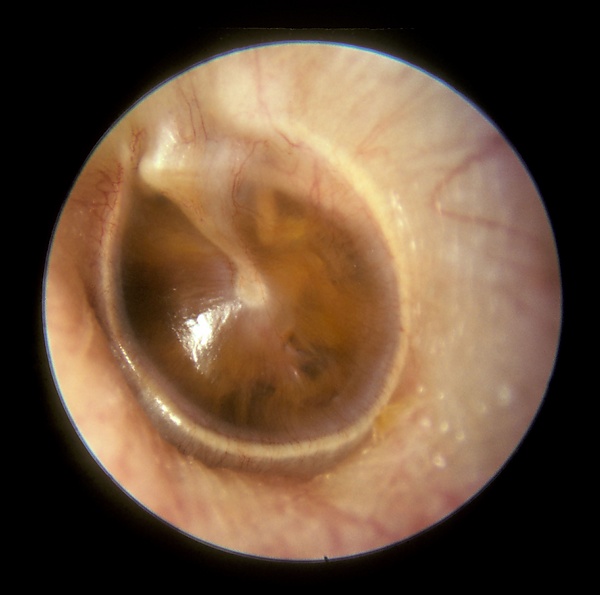
Клиническая картина при отоскопии зависит от стадии заболевания:
- Катаральная стадия: отмечается втяжение и ограничение подвижности барабанной перепонки, изменение цвета (от мутного до розового), укорочение светового конуса.
- Секреторная стадия: барабанная перепонка утолщена, изменение цвета до синюшного, втяжение в верхних и выбухание в задних отделах, виден уровень экссудата в барабанной полости либо пузырьки воздуха после продувания слуховой трубы.
- Мукозная стадия: выраженное втяжение барабанной перепонки в ненатянутой части, её неподвижность, утолщение, цианоз и выбухание в нижних квадрантах. Экссудат визуально не определяется из-за утолщения барабанной перепонки.
- Фиброзная стадия: барабанная перепонка истончена, атрофична, бледного цвета, неподвижна, характерным является образование рубцов, участков ателектаза, очагов мирингосклероза[2][3].
- Камертональные пробы. Проба Ринне отрицательная, проба Федеричи в зависимости от стадии ЭСО может быть отрицательной или неопределённой. При пробе Вебера звуки камертонов латерализуются в поражённое ухо.
- При акустической импедансометрии регистрируется тимпанограмма типа С со смещением пика в сторону отрицательного давлении при дисфункции слуховой трубы. Если в барабанной полости есть экссудат, то будет регистрироваться тимпанограмма типа В.
- Тональная пороговая аудиометрия у больных ЭСО диагностирует снижение слуха по кондуктивному или смешанному типам.
- Эндоскопическое исследование полости носа и носоглотки позволяет оценить наличие, размеры и характер роста аденоидных вегетаций, их воспаление и и близость к устью слуховой трубы и тубарному валику. Также позволяет определить состояние трубной миндалины, области устья слуховой трубы, выявить признаки воспаления в полости носа и околоносовых пазухах, наличие искривления носовой перегородки, гипертрофии носовых раковин, новообразований и других патологий.
- При КТ височных костей характерными признаками являются обструкция слуховой трубы, ретракция барабанной перепонки, наличие жидкости в барабанной полости, антруме и клетках сосцевидного отростка, которая может визуализироваться в виде уровней жидкости или полного заполнения полости среднего уха.[2][3]
Дифференциальная диагностика
- Аномалия развития слуховых косточек
- Отосклероз
- Гломусная опухоль барабанной полости
- Разрыв цепи слуховых косточек[3]
Осложнения
- Ателектаз (втяжение барабанной перепонки)
- Атрофия барабанной перепонки
- Мирингосклероз
- Ретракция барабанной перепонки с последующим формированием холестеатомы
- Перфорация барабанной перепонки
- Адгезивный средний отит
- Тимпаносклероз
- Тугоухость (кондуктивный, смешанный и сенсоневральный характер)[3]
- Мукозит
- Иммобилизации цепи слуховых косточек
- Блокада лабиринтных окон[1]
Лечение
Лечение направлено на устранение причины, вызвавшей заболевание, удаление экссудата из барабанной полости и восстановление нормальной функции слуховой трубы[6]. Всем пациентам проводится санация верхних дыхательных путей и восстановление носового дыхания[1] . Выбор терапевтической тактики определяется стадией заболевания[2][3].
Выполняют продувание слуховой трубы одним из методов:
- Катетеризация слуховой трубы
- Продувание по Политцеру
- Опыт Вальсальвы
Также могут применять электрофорез лидазы, электростимуляцию мышц мягкого неба, магнитотерапию, ультразвук, а на ранних стадиях заболевания — лазеротерапию[5].
Это лечение эффективно при катаральной и секреторной стадиях ЭСО. В терапии используют деконгестанты коротким курсом, муколитики, интраназальные ГКС, антигистаминные, иммуностимулирующие, антибактериальные и противовоспалительные препараты. Наиболее обоснованным считается назначение антигистаминных средств и деконгестантов. Эффективность лечения контролируется с помощью отомикроскопии и тимпанометрии в динамике[6][7].
При мукозной и фибринозной стадиях, при неэффективности консервативной терапии переходят к хирургическим методам лечения.
- Тимпанопункция[5]
- Миринготомия (парацентез) является временной лечебной процедурой. Позволяет быстро выровнять давление и осуществить быструю эвакуацию экссудата, однако в 50 % случаев возможен рецидив.
- Шунтирование барабанной полости[1]. Через шунт вводят лекарства, способствующие уменьшению секреции или разжижению экссудата[5].
- Тимпаностопия необходима для создания постоянного дренирования и введения лекарственных веществ в барабанную полость[3][5].
- Тимпанотомия с ревизией барабанной полости[6].
- Лазерная тубопластика. Проводят избирательную деструкции отёчных тканей в области задней стенки слуховой трубы[1].
Прогноз
Примечания
Литература
Оториноларингология: национальное руководство / под ред. В. Т. Пальчуна. — М.: ГЭОТАР-Медиа, 2016. — 1024 с. — ISBN 978-5-9704-3746-9.
Богомильский М. Р., Чистякова В. Р. Детская оториноларингология. — М.: ГЭОТАР-МЕД, 2002. — 432 с. — ISBN 5-9231-0227-7.