Первичная гипертрофическая остеоатропатия
Перви́чная гипертрофи́ческая остеоартропати́я (ПГО, пахидермопериосто́з, синдро́м Туре́на — Сола́нта — Голе́) — редкое генетическое заболевание, наследуемое как по аутосомно-рецессивному, так и по аутосомно-доминантному типу с неполной пенетрантностью. Заболевание характеризуется триадой основных клинических проявлений: пахидермией (утолщением кожи лица за счёт гипертрофии всех её слоёв), периостозом (невоспалительным утолщением надкостницы) и формированием пальцев в виде «барабанных палочек». В патологический процесс могут вовлекаться и другие системы организма, что проявляется себореей, повышенной потливостью, суставными поражениями, миелофиброзом, язвенной болезнью желудка и болезнью Крона. Выявлены два гена, ответственные за развитие заболевания: HPGD, кодирующий 15-гидроксипростагландиндегидрогеназу, и SLCO2A1, отвечающий за синтез транспортёра простагландина E2[1].
Общие сведения
История
История изучения этого заболевания восходит к 1868 году, когда Фридрейх впервые описал «гиперостоз всего скелета» у двух братьев. Почти столетие спустя Альберт Турен, Габриэль Солант и Лоран Голе выделили ПГО как самостоятельное заболевание, отличая её от вторичной формы, которая обычно связана с лёгочными или сердечными патологиями. В честь этих исследователей заболевание также называется синдромом Турена — Соланта — Голе[2].
Классификация
Существуют две основные классификации ПГО. Первая основана на клинических проявлениях и включает три формы[2][3]:
- полную форму с развёрнутой клинической картиной;
- неполную форму с изолированным поражением костей и минимальными кожными изменениями;
- форму изолированной пахидермии с минимальным или отсутствующим периостозом.
Вторая классификация учитывает генетические особенности заболевания и включает три подтипа[2]:
- аутосомно-рецессивный тип 1, вызванный мутациями в гене HPGD, кодирующем 15-гидроксипростагландиндегидрогеназу;
- аутосомно-рецессивный тип 2;
- аутосомно-доминантный тип.
Последние два связаны с мутациями в гене SLCO2A1, который кодирует транспортный белок простагландинов[2].
Этиология
ПГО представляет собой генетически гетерогенное заболевание, в основе которого лежат мутации в двух ключевых генах. Ген HPGD кодирует фермент 15-гидроксипростагландиндегидрогеназу, отвечающий за катаболизм простагландинов E2, F2 и B1. Нарушение функции этого фермента приводит к стойкому повышению концентрации простагландина E2 в крови, что вызывает избыточную экспрессию фактора роста эндотелия сосудов. Именно этот механизм лежит в основе характерных костных изменений и дерматологических проявлений болезни. Ген SLCO2A1 кодирует трансмембранный транспортёр простагландина E2. Мутации этого гена преимущественно встречаются в восточноазиатских популяциях (корейской, китайской и японской). Оба генетических варианта приводят к нарушению метаболизма простагландинов, что является ключевым звеном патогенеза заболевания[1].
Патогенез
В основе патогенеза ПГО лежат нарушения в метаболизме простагландина Е2, вызванных мутациями в генах SLCO2A1 и HPGD. Ген SLCO2A1 кодирует белок-транспортёр, который переносит простагландин Е2 через клеточную мембрану, а ген HPGD отвечает за выработку фермента 15-гидроксипростагландиндегидрогеназы, разрушающего этот медиатор. При нарушении их функций уровень простагландина Е2 в организме повышается, что приводит к каскаду патологических реакций. Простагландин Е2 стимулирует образование новых кровеносных сосудов через активацию фактора роста эндотелия сосудов, усиливает воспалительные процессы, повышает выработку коллагена и способствует превращению стволовых клеток в остеобласты, что вызывает избыточное образование костной ткани. В то же время он может активировать остеокласты, приводя к разрушению костей, что объясняет развитие акроостеолиза у некоторых пациентов. Эти противоположные эффекты лежат в основе характерного сочетания гиперостоза и остеолиза при данном заболевании[4].
При гистологическом исследовании выявляется выраженное увеличение фибриллярных компонентов соединительной ткани — коллагеновых и эластиновых волокон, что приводит к значительному утолщению дермального слоя при сохранении нормальной структуры эпидермиса. Патологический процесс сопровождается образованием периваскулярных и перифолликулярных лимфогистиоцитарных инфильтратов и выраженными изменениями кожных придатков: расширением устьев волосяных фолликулов с накоплением кератиновых масс, увеличением количества и гипертрофией потовых и сальных желёз. Характерной особенностью является развитие генерализованного фиброза сосудистых стенок. Эти структурные изменения приводят к формированию типичной клинической картины с грубым утолщением и уплотнением кожных покровов[5].
Эпидемиология
Распространённость ПГО в популяции точно не установлена. Согласно данным исследований, заболевание встречается с частотой около 0,16 %, при этом мужчины болеют значительно чаще женщин — соотношение полов составляет от 7:1 до 9:1[3].
Диагностика
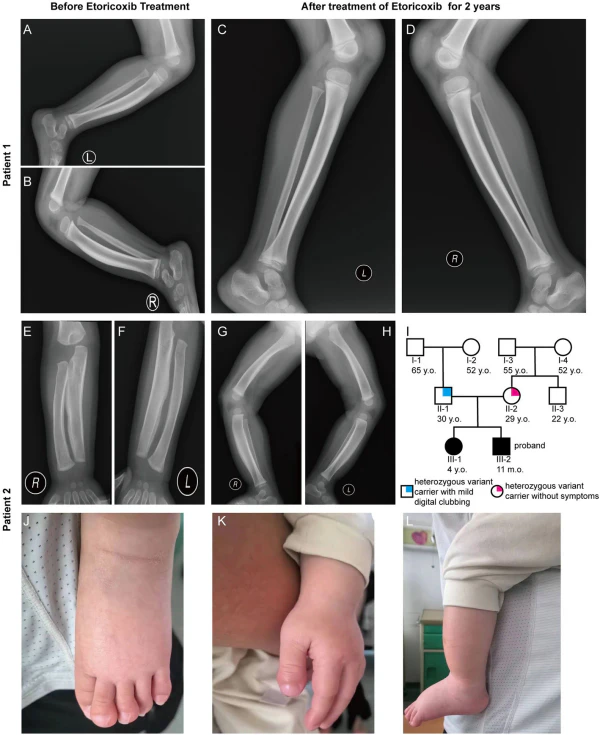
ПГО характеризуется классической триадой симптомов: деформацией дистальных фаланг по типу «барабанных палочек» (гиппократовы пальцы), пахидермией и периостозом. Гиппократовы пальцы проявляются безболезненным утолщением дистальных фаланг, что ухудшает функциональность и внешний вид кистей. Этот симптом встречается практически у всех пациентов с ПГО, часто являясь первым проявлением болезни, а иногда — единственным признаком заболевания[2].
Кожные изменения при ПГО варьируют от выраженной пахидермии до нарушений работы желёз (гипергидроз, себорея и акне). Пахидермия проявляется прогрессирующим утолщением кожи лица и лба, в тяжёлых случаях затрагивая волосистую часть головы. У части пациентов наблюдается гипертрихоз бровей и птоз век, обусловленные гипертрофией мейбомиевых желёз. Гипергидроз обычно поражает ладони, иногда сочетаясь с ладонно-подошвенным кератозом[2].
Со стороны костной системы периостоз чаще всего затрагивает длинные трубчатые кости (лучевые, локтевые, большеберцовые, пястные и плюсневые) с характерным симметричным поражением. У некоторых пациентов развивается акроостеолиз. Суставные проявления включают припухлость, скованность и артриты, чаще всего поражающие коленные, голеностопные и лучезапястные суставы[2].
Среди висцеральных проявлений отмечаются аденомы желудочно-кишечного тракта, хронический гастрит, пептические язвы и кровотечения[2].
Различные подтипы ПГО имеют характерные клинико-биологические различия[2]:
- Возраст дебюта:
- аутосомно-рецессивный ПГО, тип 1, проявляется преимущественно в раннем детстве (медианный возраст начала — 2 года);
- аутосомно-рецессивный ПГО,тип 2, и аутосомно-доминантный тип манифестируют в подростковом возрасте.
- Гендерные различия:
- аутосомно-рецессивный ПГО, тип 1, встречается с одинаковой частотой у мужчин и женщин;
- аутосомно-рецессивный ПГО, тип 2, и аутосомно-доминантный тип поражают практически исключительно мужчин (единичные случаи у женщин протекают без кожных и костных проявлений).
- Клинические особенности:
- при аутосомно-рецессивном ПГО, тип 1, и аутосомно-доминантном типе пахидермия и гиппократовы пальцы выражены слабее, чем при аутосомно-рецессивном ПГО типа 2;
- аутосомно-рецессивный ПГО, тип 2, чаще сопровождается желудочно-кишечными симптомами;
- для аутосомно-рецессивного ПГО, тип 1, характерны:
- открытый артериальный проток;
- дефекты черепных швов.
- аутосомно-рецессивный ПГО, тип 2, чаще осложняется тяжёлой анемией вследствие миелофиброза.
Биохимический анализ крови: характерно повышение активности щелочной фосфатазы, остеокальцина или аминоконцевого пропептида проколлагена типа 1[5].
Молекулярно-генетический анализ: характерно выявление мутаций в генах HPGD и SLCO2A1[1].
Рентгенография скелета: основным рентгенологическим признаком ПГО является симметричный периостоз трубчатых костей, который обязательно затрагивает большеберцовые кости и может распространяться на эпифизы. Прогрессирование изменений происходит в проксимальном направлении с последовательным вовлечением бедренных, лучевых, локтевых, плечевых костей, а также ключиц, костей запястья и плюсны. Периостальная реакция может проявляться в различных формах: сплошной, линейной, плотной или слоистой. При рентгенологическом исследовании суставов выявляют выпот в полости сустава, редко сужение суставной щели, возможно появление околосуставных эрозий, в более поздний период — признаки остеоартрита. Также отмечаются поражение осевого скелета — спондилолистез, сужение межпозвоночных пространств[5].
Магнитно-резонансная томография: характерно на Т1-взвешенных изображениях визуализируется периостальная реакция с интенсивностью сигнала от слабой до умеренной, тогда как на Т2-взвешенных снимках отмечается слабый сигнал. Исследование выявляет реактивные изменения в мягких тканях, включая отёк мышечных структур и фасций. Важным диагностическим признаком является обнаружение суставного выпота при проведении исследования[5].
При проведении сцинтиграфии с технецием-99m выявляют характерные изменения в виде усиленного накопления радиофармпрепарата в области надкостницы дистальных отделов длинных трубчатых костей. Этот диагностический признак известен как симптом «двойной полосы» или «колеи», проявляющийся линейным повышением активности вдоль кортикальных слоёв диафизов и метафизов[5].
При проведении позитронно-эмиссионной томографии с 18F-фтордезоксиглюкозой обнаруживаются характерные симметричные участки повышенного метаболизма, локализующиеся преимущественно вдоль длинных трубчатых костей нижних конечностей. Данный метод визуализации чётко демонстрирует патологическую активность костной ткани, типичную для данного заболевания[5].
Дифференциальная диагностика
Дифференциальная диагностика ПГО проводится со следующими заболеваниями[5]:
- ревматоидный артрит;
- системная красная волчанка;
- ювенильный артрит;
- анкилозирующий спондилит;
- остеоартрит;
- стероидная миопатия;
- прогрессирующая диафизарная дисплазия (болезнь Камурати — Энгельманна);
- акромегалия;
- тиреоидная акропахия;
- саркома Юинга;
- лейкоз;
- аспергиллёз;
- кандидоз;
- варикозное расширение вен нижних конечностей;
- гипервитаминоз А;
- цинга.
Осложнения
Анемия — основное осложнение ПГО, развивающееся вследствие желудочно-кишечных кровотечений, миелофиброза или нарушений эритропоэза. В редких случаях описана гипокалиемия[2].
Лечение
Лечение ПГО носит исключительно симптоматический характер и включает несколько направлений терапии:
- основу обезболивающей терапии составляют нестероидные противовоспалительные препараты, при этом наиболее выраженный эффект при артралгиях и синовитах наблюдается от применения эторикоксиба;
- бисфосфонаты используются для контроля периостальных изменений благодаря их способности снижать уровень сосудистого эндотелиального фактора роста и подавлять костную резорбцию;
- для купирования болевого синдрома, связанного с периостальным воспалением, применяют глюкокортикоиды и колхицин, которые уменьшают отёк периостальных тканей;
- в случаях рефрактерного артрита показана терапия инфликсимабом и ингибиторы тирозинкиназы (гефитиниб);
- для коррекции пахидермии используют ретиноиды, угнетающие синтез коллагена, а также инъекции ботулотоксина с косметической целью[5].
Прогноз
Прогноз при ПГО благоприятный: заболевание обычно не сокращает продолжительность жизни, так как прогрессирование симптомов стабилизируется в течение 10 лет после начала заболевания[5].
Диспансерное наблюдение
Не разработано.
Профилактика
Не разрботана.
Примечания
Литература
- Любимова Н. А., Снегирёва Л. С., Терентьев Н. А., Идрисова Р. В., Авраменко В. В., Имельбаев А. И., Красногорская О. Л., Костик М. М. Первичная идиопатическая гипертрофическая остеоартропатия у детей – характеристика заболевания с описанием клинического случая (рус.) // Современная ревматология : журнальная статья. — 2017. — Т. 11, № 4. — С. 40—47. — doi:10.14412/1996-7012-2017-4-40-47.
- Li J., Jia S., Guo J. и др. Two cases of primary hypertrophic osteoarthropathy caused by HPGD variants: a case report and literature review (англ.) // BMC Pediatrics : журнальная статья. — 2025. — Т. 25. — С. 238. — doi:10.1186/s12887-025-05590-z.