Эпителиально-миоэпителиальная карцинома
Эпителиально-миоэпителиальная карцинома — это злокачественная опухоль слюнных желез, состоящая из двух видов клеток: неопластических протоковых эпителиальных (люминальных) и неопластических миоэпителиальных (аблюминальных), за что получила название двухфазной опухоли. Чаще всего она обнаруживается в околоушных железах, на может поражать и мелкие. Очень редко такую опухоль находят в крупных дыхательных путях лёгких. Это редкая форма рака, возникает чаще у пожилых, отличается медленным ростом, склонностью к рецидивированию и метастазированию.
Классификация
По гистологическому строению онкозаболевания слюнных желез делятся на:
- мукоэпидермоидный — наиболее распространённый вариант, определяющийся преимущественно в околоушно-жевательной зоне;
- аденоидная кистозная карцинома. Для неоплазии характерны медленный рост, высокий риск возникновения рецидива. Метастатические очаги формируются редко;
- аденокарцинома — злокачественная опухолевая масса, развивающаяся из железистых клеток[1].
Редко встречаются такие формы:
- плоскоклеточная форма рака — характеризуется крайне неблагоприятным течением;
- эпителиально-миоэпителиальная карцинома. Как и в случае с аденоидной кистозной формой, опухоль проявляется медленным увеличением, частым рецидивированием;
- анапластическая мелкоклеточная карцинома — очаг формируется в малых железистых структурах, быстро прорастает в подлежащие ткани;
- недифференцированная карцинома — проявляется агрессивным течением, крайне неблагоприятным прогнозом.
Из других тканей развиваются неходжкинские лимфомы, формирующиеся в клетках иммунитета, и саркомы, возникающие из соединительнотканных структур, сосудистой сети, мышечных волокон.
По стадиям рака эпителиально-миоэпителиальная карцинома классифицируется по международной системе TNM.
T — объём первичного образования, N — наличие раковых клеток в лимфоузлах, M — наличие метастатических очагов в соседних или отдаленных органах. Согласно данной системе выделяют 4 стадии заболевания:
- Нулевая. «Рак на месте» — означает локализацию неоплазии в пределах одного слоя, не прорастая при этом в близлежащие структуры.
- Первая. Диаметр опухоли не превышают 2 см. Лимфоколлекторы шеи при обследовании «чистые».
- Вторая. Объём новообразования больше 2 см, но меньше 4 см. Вторичные очаги не определяются.
- Третья. Опухолевый узел крупнее 4 см и (или) прорастает в близлежащие мягкотканные структуры. Другой вариант — образование любых размеров повреждает регионарный лимфоузел, расположенный на той же стороне (размер очага в лимфатическом узле — до 3 см в диаметре).
- Четвёртая — подразумевает 3 варианта развития событий:
- 4А — неоплазия любого объёма распространяется в прилегающие ткани (челюсть, слуховой проход), повреждая один лимфоколлектор (размер не больше 3 см). Также возможно поражение нескольких лимфоузлов (опухолевые скопления до 6 см).
- 4В — онкопроцесс пророс в основание черепа или другие ближайшие костные структуры. Патология может разрастись вокруг крупного сосуда — сонной артерии.
- 4С — в отдаленных органах обнаруживаются метастатические очаги.
Этиология
Причины развития опухолей окончательно не изучены. Здоровая клетка под воздействием мутагенных факторов перерождается в опухолевую. Мутациям подвергвются гены, отвечающие за деление клеток и гены, оказывающие подавляющее влияние на бесконтрольный рост. Мутации происходят под воздействием общих факторов развития новообразований. К ним относятся:
- Пожилой возраст пациента.
- Принадлежность к мужскому полу.
- Радиационное облучение (назначенный ранее курс радиотерапии).
- Профессиональные вредности (работа с некоторыми химическими соединениями). Речь идет о деревообрабатывающем производстве, асбестовых шахтах и т. д.
- Хроническое недолеченное воспаление слюнных желез.
- Присутствие в крови вируса Эпштейна-Барр.
- Вредные привычки (табакокурение, злоупотребление алкоголем, наркотическая зависимость).
- Отягощенная наследственность (наличие карцином, сарком у ближайших кровных родственников).
Патоморфоз
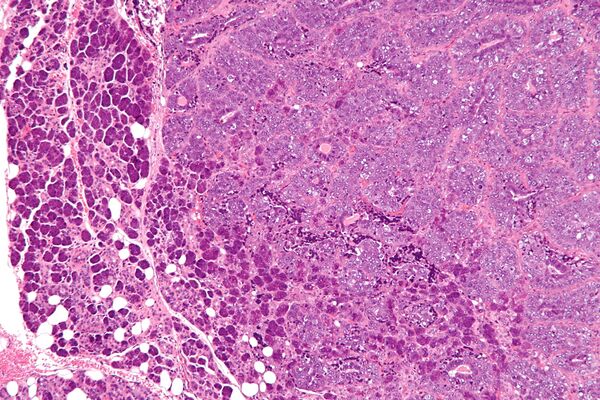
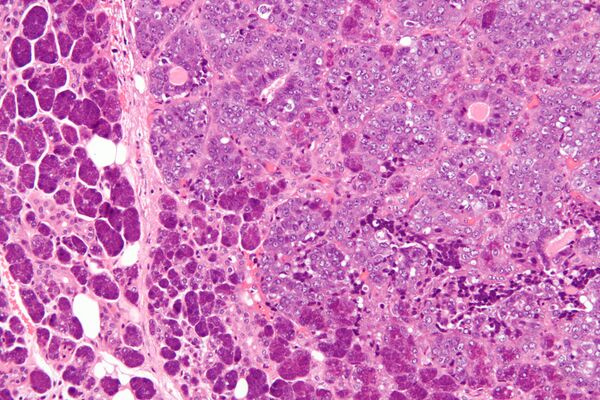
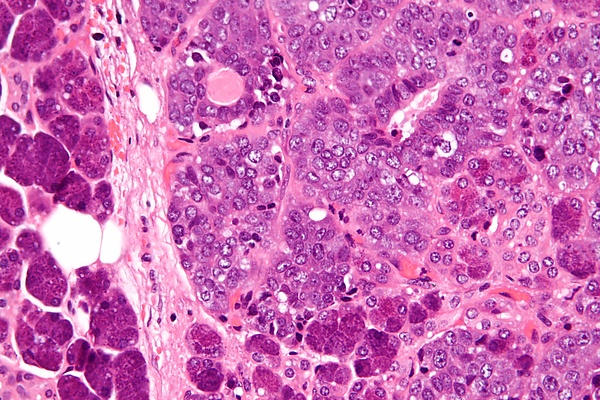
Одной из ключевых особенностей эпителиально-миоэпителиальной карциномы является её «двухфазное» расположение, то есть она имеет два разных типа клеток, расположенных слоями. Внутренний слой, называемый люминальными клетками, представляет собой протоковые клетки с розоватой (эозинофильной) окраской, в то время как внешний слой, известный как миоэпителиальные клетки, часто выглядит прозрачным. Эта слоистая структура может различаться по толщине, от одного слоя до нескольких слоев, и может даже выглядеть сплошной в некоторых областях. Опухоль может иметь различные узоры, такие как крибриформ (с небольшими, ситовидными пространствами), базалоидные (маленькие, плотно упакованные клетки) и двойные прозрачные клеточные слои. В некоторых случаях клетки могут также выглядеть как сальные (вырабатывающие масло) или плоские (плоские) клетки. Клетки показывают только легкие или умеренные отклонения в своих ядра (центральная часть клетки). Это сочетание паттернов и типов клеток помогает патологам идентифицировать эпителиально-миоэпителиальную карциному и отличать её от других опухолей слюнных желез[2].
Клетки опухоли, демонстрирующие трансформацию высокой степени, можно охарактеризовать как нетипичные или плеоморфные. Кроме того, опухоли с высокой степенью трансформации часто имеют более митотические фигуры (опухолевые клетки делятся для создания новых опухолевых клеток) и тип гибели клеток, называемый некроз тоже можно увидеть. Трансформация высокой степени важна, потому что эти опухоли с большей вероятностью метастазировать на лимфатический узел и легкие.
Распространение опухоли идет тремя путями:
- гематогенный;
- лимфогенный;
- по нервным волокнам.
Эпидемиология
Злокачественные новообразования больших слюнных желез — относительно редкое новообразование. В 2014 г. в целом по России учтено 1 236 случаев таких заболеваний. По последним данным Международного Агентства по Исследованию Рака, наиболее типичный стандартизованный показатель заболеваемости в различных странах колеблется в пределах 0,6-0,9 на 100 000 мужчин и 0,4-0,6 на 100 000 женщин.
Наиболее часто величина стандартизованных показателей заболеваемости больших слюнных желез в различных странах мирового сообщества составляет для мужского населения 0,6-0,9 на 100 000 населения и 0,4-0,6 для женского. В России эти величины на 100000 соответственно равны 0,7 и 0,40/ (2014 г.), в Санкт-Петербурге — 0,6 и 0,50/ (2014 г.).
Клиника
На ранних стадиях болезнь может никак себя не проявлять. По причине медленного роста первичного образования, неспецифичности признаков люди подолгу не обращаются за медицинской помощью.
Больных беспокоят:
- наличие уплотненного узла, отечности в проекции железы (небо, нижняя челюсть, щеки);
- асимметрия лица;
- нарушение чувствительности определённых участков лица, паралич мимических мышц;
- болезненный дискомфорт в ротовой полости, ушной раковине, челюсти;
- односторонняя мышечная слабость, проявляющаяся в «опущении» тканей лица;
- невозможность широко открыть рот;
- сложности с проглатыванием пищи;
- воспаление наружного среднего уха, существенное снижение слуха;
- язвенные дефекты на слизистой, не поддаются лечению.
При наличии метастазов больные жалуются на выраженный кашель, одышку, боли в костях, головные боли, головокружение.
Диагностика и дифференциальный диагноз
Комплексное обследование начинается со сбора анамнеза (опроса). Лечащий врач детально расспрашивает о жалобах, о времени их возникновения, возможных причинах, затем осматривает область лица, ротовую полость, пальпирует (ощупывает) подозрительный очаг, лимфатические узлы[3].
После физикального обследования назначается ряд лабораторных, инструментальных исследований:
- Клинические анализы крови, мочи, биохимический анализ мочи. Анализы позволяют уточнить общее состояние организма, исключить обострение хронической патологии.
- Цитологическое исследование биоматериала, взятого во время биопсии. Выполняется патологоанатомический анализ тканевого образца, взятого в ходе операции. Цель процедуры — установить гистологическое строение, степень дифференцировки опухоли. В большинстве случаев выполняют тонкоигольную аспирационную биопсию . Метод предполагает использование инструмента с тонкой иглой (напоминает инъекционную иглу). Инцизионная биопсия подразумевает выполнение разреза с последующим удалением небольшой опухолевой частицы и транспортировкой её в лабораторию для дальнейшего анализа[2].
- Ультразвуковое сканирование мягких тканей, лимфатических узлов — способствует уточнению распространённости злокачественного процесса.
- Рентгенография помогает изучить первичное образование или метастазы.
- Компьютерная томография (КТ), магнитно-резонансная томография (МРТ) лицевого отдела черепа с использованием контрастного вещества позволяют определить степень разрастания неоплазии. Методы дают возможность оценить размеры, формы, точную локализацию очага.
- Позитронно-эмиссионная томография с КТ (ПЭТ-КТ). Диагностика является «золотым стандартом» в обнаружении отдаленных метастатических очагов. Перед процедурой пациент принимает специальный радиоактивный препарат, накапливающийся в атипичных клетках. Благодаря ПЭТ-КТ доктор получает информацию обо всех скоплениях раковых клеток, находящихся в организме.
Другие тесты, в том числе иммуногистохимия, могут быть выполнены для подтверждения диагноза и исключения других состояний, которые под микроскопом очень похожи на эпителиально-миоэпителиальную карциному. При проведении иммуногистохимии протоковые клетки обычно положительны для панцитокератин и цитокератин 7 (CK7), в то время как миоэпителиальные клетки, как правило, положительны для S100, Sox10, p63, p40, гладкомышечный актин и мышечно-специфический актин[4].
Заболевание дифференцируют с невритом лицевого нерва, отитами.[4]
Осложнение
Даже если лечение завершилось успешно, и по результатам обследования в организме пациента не обнаруживаются признаки присутствия раковых клеток, в будущем может произойти рецидив. Поэтому нужно регулярно наблюдаться у врача-онколога, приходить на осмотры, проходить различные исследования и сдавать анализы.
Удаление опухолей, затрагивающих важные нервы, может потребовать растяжения или перерезания нервов. Это может вызвать частичный или полный паралич лица (опущение лица), который может быть временным или, в некоторых случаях, постоянным. Хирурги стараются сохранить эти нервы, когда это возможно. Иногда перерезанные нервы можно восстановить с помощью нервов, взятых из других частей тела, или с помощью обработанных трансплантатов нервов от доноров.
В ряде случаев возможны следующие осложнения:
- потеря или снижение чувствительности на коже шеи, боковой части лица и мочке уха (со временем область сниженной чувствительности уменьшается в размерах)
- сиалоцеле — скопление слюны под кожей в области хирургического вмешательства
- повреждение лицевого нерва
- синдром Фрея — редкое неврологическое заболевание в результате повреждения околоушных желез, ответственных за образование слюны, а также в результате повреждения ушно-височного нерва. Симптомы — покраснение и потливость в области щек, прилегающей к уху.
Лечение
Существуют следующие варианты лечения:
- Хирургическое вмешательство.
- Химиотерапия.
- Лучевая терапия[5].
Удаление опухоли показано в тех ситуациях, когда отсутствуют серьёзные повреждения окружающих тканей. В ряде случаев вместе с новообразованием иссекаются лимфатические узлы (лимфодиссекция)[6].
Уничтожение раковых клеток воздействием ионизирующего (радиационного) излучения назначается по следующим показаниям:
- Неоплазия, которую невозможно удалить из-за её местоположения, объёмов.
- После проведённой операции (адъювантная радиотерапия) процедура необходима для нейтрализации оставшихся атипичных клеток, предотвращения рецидива[7].
- Терминальные стадии онкозаболевания. Курс облучения, являясь паллиативной помощью, помогает уменьшить болевой синдром и другие проявления болезни[6].
Химиотерапевтические препараты-цитостатики редко включают в план лечения патологии. Лекарственные средства способны уменьшить объём образования, не уничтожая его полностью. Часто цитостатики показаны при отдаленных метастазах, на терминальной стадии злокачественного процесса в виде паллиативной помощи или в комбинации с курсом облучения[8].
Диспапсерное наблюдение
Рекомендовано прохождение пререабилитации — комплекса мероприятий, направленных на ускорение функционального восстановления, снижения частоты развития осложнений. Пререабилитация подразумевает посещение занятий лечебной физкультурой, проведение программы профилактической гимнастики.
После оперативного вмешательства применяются такие восстановительные мероприятия: комплексное обезболивание, энтеральное питание, проведение комплекса ЛФК. Также назначается курс медицинского массажа, консультация логопеда для скорейшего восстановления функции глотания, речи.
В течение первого года от постановки онкологического диагноза, пациента приглашают на обследование один раз в три месяца, в течение второго года — один раз в шесть месяцев, и в течение последующих лет жизни — один раз в год.
Прогноз и профилактика
Прогноз при данном заболевании зависит от типа, формы и стадии болезни, а также метода терапии. Пятилетняя выживаемость составляет:
- локализованное новообразование (1,2 стадии) — 93 %;
- образование, которое распространилось на близлежащие лимфоузлы и соседние ткани (3 стадия) — 67 %;
- рак с отдаленными метастазами (4 стадия) — 34 %.
Специфической профилактики нет. Здоровый образ жизни, сбалансированное рациональное питание, регулярные профосмотры у врача.
Примечания
- ↑ Тараканова О. В., Славнова Е. Н., Семенова А. Б. КЛАССИФИКАЦИЯ НОВООБРАЗОВАНИЙ СЛЮННЫХ ЖЕЛЕЗ С НЕОПРЕДЕЛЕННЫМ ЗЛОКАЧЕСТВЕННЫМ ПОТЕНЦИАЛОМ (SUMP) В МИЛАНСКОЙ СИСТЕМЕ ОТЧЕТНОСТИ О ЦИТОПАТОЛОГИИ СЛЮННЫХ ЖЕЛЕЗ // Новости клинической цитологии России. — 2024. — № 2. — doi:10.24412/1562-4943-2024-2-0002.
- ↑ 1 2 Базаров Негматджон Исмаилович, Икромов Зиёратшо Нуралиевич, Шарипов Хамдам Юлдашевич, Масаидова Лола Вячеславовна. Цито-гистологическая характеристика часто встречающихся опухолей слюнных желёз // Вестник Авиценны. — 2017. — № 2.
- ↑ Бычков Дмитрий Владимирович, Батороев Юрий Климентьевич, Вязьмин Аркадий Яковлевич. Проблемы дооперационной диагностики опухолей слюнных желез // Байкальский медицинский журнал. — 2011. — № 6.
- ↑ 1 2 Тарасенко Светлана Викторовна, Смысленова М. В., Шипкова Т. П., Руднев А. И. Дифференциальная диагностика, включающая сравнение морфологических и сонографических особенностей новообразований больших слюнных желез // Российский стоматологический журнал. — 2014. — № 3.
- ↑ Вайрадян В. Т., Мудунов А. М., Азизян Р. И., Задеренко И. А., Алиева С. Б., Руруа Н. В., Кондратьева Т. Т., Ермилова В. Д. Анализ влияния эффективности лучевой терапии на отдаленные результаты лечения больных злокачественными опухолями слюнных желез // Опухоли головы и шеи. — 2015. — № 4.
- ↑ 1 2 Яременко А. И., Разумова А. Я., Петров Н. Л., Кутукова С. И., Вааз А. Л. ВНУТРИПРОТОКОВАЯ ХИРУРГИЯ СЛЮННЫХ ЖЕЛЕЗ ПАЦИЕНТОВ ПОСЛЕ РАДИОЙОДТЕРАПИИ // Медицинский альманах. — 2023. — № 2 (75).
- ↑ Балканов А. С., Быченков О. А., Сипкин А. М., Гаганов Л. Е. Комбинированное лечение рака околоушной слюнной железы // Альманах клинической медицины. — 2017. — № 4.
- ↑ Вайрадян В. Т., Мудунов А. М., Ермилова В. Д., Азизян Р. И., Задеренко И. А., Алиева С. Б., Дронова Е. Л. Анализ результатов лечения больных со злокачественными опухолями слюнных желез // Опухоли головы и шеи. — 2016. — № 3.
Литература
- Мерабишвили В. М., Чепик О. Ф., Мерабишвили Э. Н. ЭПИДЕМИОЛОГИЯ ЗЛОКАЧЕСТВЕНЫХ НОВООБРАЗОВАНИЙ БОЛЬШИХ СЛЮННЫХ ЖЕЛЕЗ (ПОПУЛЯЦИОННОЕ ИССЛЕДОВАНИЕ). Сибирский онкологический журнал. 2016;15(3):12-18. https://doi.org/10.21294/1814-4861-2016-15-3-12-18
- Кутукова С. И. Выживаемость пациентов со злокачественными новообразованиями слюнных желез в зависимости от молекулярного профиля опухоли / С. И. Кутукова [и др.] // Опухоли головы и шеи. — 2020.
- Чистенко Г. Н. Структура и ранние клинические особенности злокачественных новообразований полости рта / Г. Н. Чистенко [и др.] // Современная стоматология. — 2020. — № 1. — С. 38-42.
Микрофотография эпителиально-миоэпителиальной карциномы (справа на изображении). Эпителиальный компонент имеет трубчатую морфологию и виден только очагово (вверху слева на изображении). Также видны доброкачественные серозные железы ( околоушная слюнная железа ) (слева на изображении). Окраска гематоксилином и эозином .