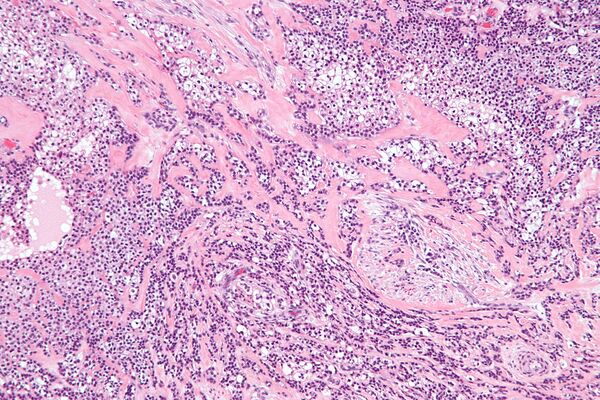
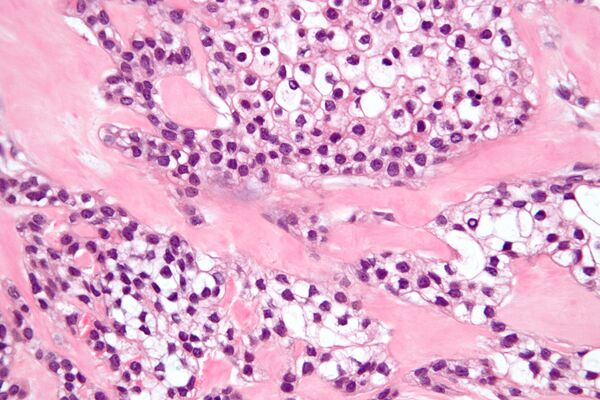
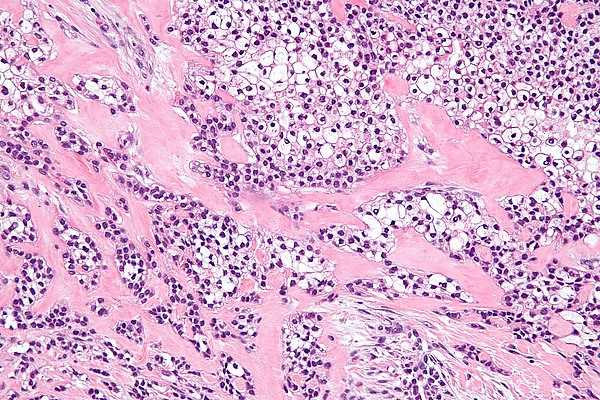
Гиалинизирующая светлоклеточная карцинома
Гиалинизирующая светлоклеточная карцинома — медленнорастущий тип рака головы и шеи[1]. Этот рак обычно обнаруживается в малых слюнных железах губ, языка, слизистой оболочки щёк (внутренней поверхности щёк), дёснах, твёрдом и мягком нёбе (верхней части рта), дне полости рта или ротоглотке (миндалины и основание языка)[2]. Менее распространённые места включают носовую полость, околоносовые пазухи, околоушную железу и гортань. Гиалинизирующая светлоклеточная карцинома склонна к трансформации. Трансформацией считается повышение митотической активности, выраженная атипия, некрозы[3].
Общие сведения
| Гиалинизирующая светлоклеточная карцинома |
|---|
Классификация
Для гиалинизирующей светлоклеточной карциномы стадия основана на системе «TNM», где «T» обозначает размер и степень первичной опухоли, «N» относится к поражению лимфатических узлов, а «M» указывает, распространился ли рак на другие части тела.
Стадия опухоли характеризует размер опухоли в слюнной железе и то, распространилась ли она на близлежащие ткани.
- T0 означает, что нет никаких признаков первичной опухоли в слюнной железе.
- Tis относится к карциноме «in situ», то есть раковые клетки ограничены местом своего возникновения и не проникли в более глубокие ткани.
- T1 означает, что опухоль имеет размер 2 см или меньше и не распространилась за пределы слюнной железы.
- T2 относится к опухоли размером более 2 см, но не более 4 см, не выходящей за пределы слюнной железы.
- T3 означает, что опухоль больше 4 см или распространилась на близлежащие мягкие ткани.
- T4 описывает более запущенные опухоли. T4a означает, что опухоль распространилась на кожу, челюстную кость, ушной канал или лицевой нерв. T4b указывает на очень запущенный рак, который распространился на основание черепа, близлежащие кости или крупные кровеносные сосуды.
Узловая стадия показывает, распространился ли рак на лимфатический узел, которые представляют собой небольшие железы, помогающие организму бороться с инфекцией. Поражение лимфатических узлов может увеличить риск дальнейшего распространения рака.
- N0 означает, что нет распространения на близлежащие лимфатические узлы.
- N1 указывает на то, что рак распространился на один лимфатический узел на той же стороне шеи размером 3 см или меньше.
- N2 описывает более обширное поражение лимфатических узлов:
- N2a: поражён один лимфатический узел на одной стороне шеи размером до 6 см или более мелкие узлы, имеющие признаки рака за пределами узла.
- N2b: поражено несколько лимфатических узлов на одной стороне шеи, ни один из которых не превышает 6 см.
- N2c: Рак распространился на лимфатические узлы по обеим сторонам шеи или на противоположной стороне, размер каждого из них не превышает 6 см.
- N3 указывает на более выраженное поражение лимфатических узлов. N3a означает, что поражён узел размером более 6 см. N3b включает несколько узлов или любые узлы, где рак распространился за пределы лимфатического узла в близлежащие ткани.
Этиология
Точная причина гиалинизирующей светлоклеточной карциномы не полностью изучена, но большинство этих опухолей имеют определённое генетическое изменение[4]. Почти все гиалинизирующие светлоклеточные карциномы содержат транслокации, тип генетической перестановки с участием двух генов, называемых ЭВСР1 и ATF1[5]. Эта транслокация обычно приводит к слияние между частями этих генов, в частности, ЭВСР1 экзон 11 и ATF1 экзон 3 — создание нового слияния генов, которое может привести к росту опухоли. Другие, менее распространённые слияния, включающие ЭВСР1 (например, слияния с ATF1 экзон 5 или с другим геном, КРЕМ) также были обнаружены в гиалинизирующей светлоклеточной карциноме.
Основными факторами риска являются:
- воспалительные заболевания[6];
- алиментарные факторы;
- гормональные и генетические нарушения;
- курение.
Рак слюнной железы может быть вызван и воздействием внешних факторов, например радиации. Проникая в ткани, радиоактивное излучение может повреждать ДНК клеток слюнных желёз, что приводит к мутациям и развитию злокачественных опухолей. Радиоактивное воздействие может также поступать из окружающей среды, например при ядерных авариях или длительном пребывании в районах с высоким уровнем радиационного фона.
Ещё один значимый фактор риска — воздействие канцерогенов (химических веществ, которые способны вызывать рак). Они могут попадать в организм из воздуха и воды, с пищей, косметикой.
Патогенез
Опухолевые клетки часто располагаются в гнёздах, шнурах (длинных тяжах) и трабекулах (балкообразных структурах), также присутствуют небольшие протоки и кисты. Плоскоклеточные клетки (плоские клетки) и мукоциты (клетки, вырабатывающие слизь) обычно видны как часть структуры опухоли[7].
Одной из уникальных особенностей гиалинизирующей светлоклеточной карциномы является то, что она часто инфильтрирует или распространяется в близлежащие ткани, включая мышцы. В случаях, когда опухоль начинается во рту, она может соединяться с поверхностной выстилкой (эпителием) и распространяться по педжетоидному образцу, то есть опухолевые клетки распространяются по поверхностному слою. Окружающая ткань (называемая стромой) представляет собой смесь плотных, гиалинизированных областей и более рыхлых, фиброзных областей. Такое сочетание типов тканей является характерной чертой этого типа рака[8].
Распространение патологических клеток идёт:
- по кровеносным сосудам;
- по лимфогенным путям;
- по поверхности или внутри нервных стволов.
Эпидемиология
Новообразования слюнных желёз составляют 1-5 % среди всех злокачественных опухолей и 3 % среди опухолей головы и шеи. Пик заболеваемости приходится на возраст 15-39 лет.
Заболеваемость может варьироваться в зависимости от географического региона, что связано с влиянием экологических и генетических факторов. Например, в странах с высоким уровнем загрязнения окружающей среды заболеваемость выше на 15-20 % по сравнению с регионами с более чистой экологией.
Симптомы
Клиническое течение опухолей слюнных желёз во многом определяется локализацией, распространённостью и морфологическим строением. Опухоль, как правило, представляет собой безболезненное узловое образование плотноэластической консистенции, не спаянное с кожей, подвижное при пальпации. Клиническое течение опухолей, локализующихся в глоточном отростке околоушной слюнной железы, имеет особенности. Снаружи опухоль не пальпируется, определяется лишь незначительная припухлость в околоушной области. Со стороны глоточной стенки выявляется деформация, которая может быть выражена различно, в зависимости от размеров образования. Рост опухоли всегда происходит в направлении ротовой полости, кнаружи опухоль не распространяется, так как этому мешает нижняя челюсть. При распространённых процессах не редко отмечается инфильтрация кожи, ограничение смещаемости образования, иногда болезненность при пальпации. Явления пареза мимической мускулатуры являются крайне неблагоприятным прогностическим признаком, свидетельствующим о местной распространённости процесса[9].
Диагностика и дифференциальная диагностика
Обследование начинается со сбора жалоб и анамнеза[10]. Далее следует тщательный физикальный осмотр пациента, включающий бимануальную пальпацию очага поражения и регионарных лимфоузлов, оценку нутритивного статуса и других аспектов с целью выявления факторов, которые могут повлиять на выбор тактики лечения.
Лабораторные диагностические исследования, в том числе исследование биопсийного и операционного материала.
Инструментальные методы обследования включают:
- УЗИ мягких тканей, лимфоузлов шеи и подозрительных;
- КТ органов грудной полости;
- магнитно-резонансную томографию (МРТ);
- позитронно-эмиссионную компьютерную томографию.
Иммуногистохимические маркеры применяются, хотя они не являются обязательными для постановки диагноза, также, как и диагностика слюны[11].
Рекомендуется всем пациентам с подозрением на злокачественное новообразование слюнных желёз выполнить тонкоигольную аспирационную биопсию (ТАБ) первичной опухоли и подозрительных ЛУ с последующим цитологическим исследованием биопсийного материала в целях дифференциальной диагностики с доброкачественными новообразованиями, верификации диагноза и определения степени распространённости опухолевого процесса[12].
Осложнения
Одним из тяжёлых осложнений является способность опухоли к метастазированию. Имеется определённая зависимость частоты метастазирования от вариантов гистологических типов новообразований. Более склоны к метастазированию низкодифференцированные (48,9 % новообразований) и умеренно дифференцированные (20,7 % случаев) формы злокачественных опухолей.
По данным ассоциации онкологов России метастазы возникают у 14 % больных. Раковые клетки обычно сначала мигрируют в лимфатические узлы рядом с опухолью, хотя могут поражаться и отдалённые лимфатические узлы.
У рака высокий риск рецидивов. Это значит, что болезнь может возникнуть снова даже после полного выздоровления. Поэтому после завершения лечения пациентам следует регулярно проходить обследования.
Осложнения во время и после операции могут касаться кровотечения, инфицирования и неврологических нарушений.
Лечение
Основные методы лечения включают хирургическое вмешательство, лучевую терапию, химиотерапию и таргетную терапию[13]. Решение врач принимает, основываясь на степени распространённости опухоли, установленной в ходе обследования[14].
Лечение гиалинизирующей светлоклеточной карциномы зависит от стадии заболевания и его локализации. Общие методы лечения включают:
- Общее лечение: направлено на улучшение общего состояния пациента и включает поддержку функций организма.
- Фармакологическое лечение: использование химиотерапии с препаратами на основе платиновых соединений и других цитотоксических агентов, как основной метод терапии.
- Хирургическое лечение: резекция опухоли может быть выполнена при ранней диагностике для радикального удаления образования.
- Другие виды лечения: таргетная терапия и иммунотерапия используют специфические мишени для уменьшения роста опухоли и улучшения прогноза[15].
Пациентам, которых нельзя полностью избавить от рака, назначается паллиативное лечение.[16] Его задача заключается в улучшении качества жизни и облегчении симптомов заболевания, таких как боль, кровотечения, затруднение дыхания и непроходимость кишечника или мочевыводящих путей[17].
Прогноз
Факторами, влияющими на прогноз заболевания, являются:
- размеры и распространённость первичной опухоли;
- степень дифференцировки опухоли;
- наличие/отсутствие периваскулярной, перилимфатической, периневральной инвазии;
- статус регионарных лимфоузлов (метастазы в лимфоузлы шеи вдвое снижают выживаемость пациентов)
- экстранодальное распространение опухоли;
- активность клеточной пролиферации;
- статус краёв резекции.
Диспансерное наблюдение
Наблюдение после завершённого лечения имеет важное значение для поддержания здоровья пациента. Обычно в первые 1-2 года наблюдаться у врача-онколога рекомендуется с частотой каждые 3-6 месяцев, на сроке 3-5 лет — 1 раз в 6-12 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. Тем не менее, частота визитов к врачу может быть увеличена в зависимости от характеристик заболевания и ассоциированных рисков и оговаривается индивидуально в каждом конкретном случае. При появлении жалоб, а также возобновлении симптомов, отмечавшихся до лечения, необходимо незамедлительно обратиться к врачу, не дожидаясь очередного срока запланированного визита.
Целью визитов является контроль не только онкологического заболевания, но и побочных эффектов, в том числе отсроченных (например, гипотиреоз после проведённой лучевой терапии на область шеи, снижения нутритивного статуса, оценка речевой и глотательной функции и т. д.).
Пациентам проводится пререабилитация до операции и занятия ЛФК в послеоперационный период.
Профилактика
Специфической профилактики нет, проводятся общеукрепляющие мероприятия, направленные на улучшение нутритивного статуса, поддержку иммунной системы, повышение двигательной активности, отказ от вредных привычек. Желательно избегать рабочих мест, на которых присутствует контакт с вредными производственными факторами.
Примечания
- ↑ Kauzman A, Tabet JC, Stiharu TI (July 2011). “Hyalinizing clear cell carcinoma: a case report and review of the literature”. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 112 (1): e26—e34. DOI:10.1016/j.tripleo.2011.02.041. PMID 21669357.
- ↑ Milchgrub S, Gnepp DR, Vuitch F, Delgado R, Albores-Saavedra J (January 1994). “Hyalinizing clear cell carcinoma of salivary gland”. The American Journal of Surgical Pathology. 18 (1): 74—82. DOI:10.1097/00000478-199401000-00007. PMID 7506496. S2CID 30519518.
- ↑ Тимофеев А. А., Туффаха Муин С. А., Гичко С. Г. Морфологическая диагностика злокачественных опухолей больших слюнных. Челюстно-лицевая хирургия и хирургическая стоматология. 2015; 4: 82-86.
- ↑ O'Sullivan-Mejia ED, Massey HD, Faquin WC, Powers CN (September 2009). “Hyalinizing clear cell carcinoma: report of eight cases and a review of literature”. Head and Neck Pathology. 3 (3): 179—185. DOI:10.1007/s12105-009-0124-3. PMC 2811632. PMID 20596970.
- ↑ Antonescu CR, Katabi N, Zhang L, Sung YS, Seethala RR, Jordan RC, et al. (July 2011). “EWSR1-ATF1 fusion is a novel and consistent finding in hyalinizing clear-cell carcinoma of salivary gland”. Genes, Chromosomes & Cancer. 50 (7): 559—570. DOI:10.1002/gcc.20881. PMID 21484932. S2CID 20457515.
- ↑ Шестакова И. В., Ющук Н. Д. Роль вируса Эпштейна-Барр в онкогенезе // Российский медико-биологический вестник имени академика И. П. Павлова. — 2014. — № 3.
- ↑ Пшукова Елена Мухадиновна, Пшукова Альбина Анатольевна, Гамаева Фатима Баталовна, Мусукаева Анжелика Баталовна. Морфологический анализ опухолей полости рта // Медицина. Социология. Философия. Прикладные исследования. — 2021. — № 6.
- ↑ Базаров Негматджон Исмаилович, Икромов Зиёратшо Нуралиевич, Шарипов Хамдам Юлдашевич, Масаидова Лола Вячеславовна. Цито-гистологическая характеристика часто встречающихся опухолей слюнных желёз // Вестник Авиценны. — 2017. — № 2.
- ↑ Костина И. Н. Структура, локализация опухолевых и опухолеподобных заболеваний полости рта // Проблемы стоматологии. — 2014. — № 4.
- ↑ Бычков Дмитрий Владимирович, Алёшкин Игорь Германович, Батороев Юрий Климентьевич, Казимирский Виктор Анатольевич, Кекидзе Светлана Юрьевна, Хабудаева Ирина Алексеевна, Рысина Ирина Алексеевна. Проблемы клинической диагностики опухолей слюнных желез // Байкальский медицинский журнал. — 2016. — № 3.
- ↑ Идрисова Хадижат Саадуевна, Вагабов Вагаб Маликович, Рохоев Махач Магомедрасулович, Исмаилова Зарема Агаевна, Магомедова Хадижат Магомедовна. Актуальность исследований слюнных ферментов // Медицина. Социология. Философия. Прикладные исследования. — 2022. — № 6.
- ↑ Бычков Дмитрий Владимирович, Батороев Юрий Климентьевич, Вязьмин Аркадий Яковлевич. Проблемы дооперационной диагностики опухолей слюнных желез // Байкальский медицинский журнал. — 2011. — № 6.
- ↑ Шеремета М. С., Трухин А. А., Корчагина М. О. Применение радиоактивных веществ в медицине - история и перспективы развития // Проблемы эндокринологии. — 2021. — № 6.
- ↑ Чойнзонов Евгений Лхамацыренович, Подвязников С. О., Минкин А. У., Мудунов А. М., Азизян Р. И., Пустынский И. Н., Таболиновская Т. Д., Бржезовский В. Ж., Алиева С. Б. Клинические рекомендации. Диагностика и лечение рака ротоглотки // Сибирский онкологический журнал. — 2016. — № 1.
- ↑ Вайрадян В. Т., Мудунов А. М., Ермилова В. Д., Азизян Р. И., Задеренко И. А., Алиева С. Б., Дронова Е. Л. Анализ результатов лечения больных со злокачественными опухолями слюнных желез // Опухоли головы и шеи. — 2016. — № 3.
- ↑ Шахсуварян С. Б., Верташ О. Ю. Временная трахеостомия как этап комбинированного лечения больных раком слизистой оболочки полости рта. Количественная оценка степени функциональных нарушений при медико-социальной экспертизе у данного контингента больных // Опухоли головы и шеи. — 2017. — № 3.
- ↑ Болотина Л. В., Владимирова Л. Ю., Деньгина Н. В., Новик А. В., Романов И. С. Практические рекомендации по лечению злокачественных опухолей головы и шеи // Злокачественные опухоли. — 2021. — № 3S2-1.
Литература
- Клинические рекомендации Злокачественные опухоли слюнных желёз, Общероссийский национальный союз «Ассоциация онкологов России» • Общероссийская общественная организация «Российское общество специалистов по опухолям головы и шеи» • Общероссийская общественная организация «Федерация специалистов по лечению заболеваний головы и шеи» 2020
- О. В. Воробьёва, А. В. Ласточкин Клинико-морфологический случай аденокарциномы слюнной железы с развитием генерализованных метастазов 1 ФГБОУ ВО "Чувашский государственный университет имени И. Н. Ульянова, г. Чебоксары, 2 БУ «Республиканское бюро судебно-медицинской экспертизы» Минздрава Чувашии, г. Чебоксары//Вопросы онкологии. 2020, Том 66, № 4
- Практические рекомендации по нутритивной поддержке у онкологических боль-ных / Снеговой А. В., Бесова Н. С., Веселов А. В., Кравцов С. А., Ларионова В. Б., Сельчук В. Ю. и соавт. Злокачественные опухоли. 2016. № 4. Спецвыпуск 2. С. 434—450.
- Решетов И. В., Славнова Е. Н., Волченко Н. Н. и др. Опухоли головы и шеи. Технологии лечения, реконструкции, реабилитации. Монография. − Москва, 2016. С. 514.
- Юдин Л. А., Лугинов Н. В., Кондрашин С. А. Компьютерная томография в диагностики новообразований слюнных желёз // Вестник рентгенологии, радиологии. — 1997. — № 3. — С.23- 26.
- Пачес А. И. Опухоли головы и шеи. — 4-е изд. — М.: Медицина, 2000. — 480 с.