Бронхиальная обструкция
Бронхиа́льная обстру́кция (бронхообструкти́вный синдро́м, синдро́м бронхиа́льной обстру́кции) — клинический синдром, одна из форм дыхательной недостаточности, возникающей в результате функционального или органического нарушения проходимости бронхиального дерева. Обструкция развивается на фоне воспалений нижних дыхательных путей, аллергии, сердечной недостаточности, опухолей, системных болезней или аспирации инородных тел. В зависимости от причины обструкция может развиваться остро или медленно прогрессировать и проявляется одышкой, приступами удушья и кашлем[1]. Тактика ведения больных определяется причиной обструкции. Однако острая обструкция угрожает жизни больного и требует оказания неотложной помощи — удаления инородного тела, ингаляции агонистов бета2-адренергического рецептора или введения глюкокортикоидов[2][3][4].
Классификация
По частоте возникновения
- Эпизодическая
- Рецидивирующая[1].
По этиологии
- Инфекционная: вирусное или бактериальное воспаление бронхов и бронхиол.
- Аллергическая: спазм или аллергическое воспаление бронхов.
- Обтурационная: инородное тело в просвете бронха, сдавление бронха опухолью.
- Гемодинамическая: застой крови в лёгких из-за сердечной недостаточности[5].
- Воспалительная: системные заболевания[6].
Этиология
- Бронхиальная астма
- Хроническая обструктивная болезнь лёгких
- Бронхоэктатическая болезнь
- Трахеобронхиальная дискинезия
- Гастроэзофагальная рефлюксная болезнь
- Сердечная недостаточность
- Ревматоидный артрит
- Синдром Черджа — Стросса
- Системная красная волчанка
- Системная склеродермия
- Полимиозит
- Дерматомиозит
- Узелковый артериит
- Опухоли лёгких и средостения
- Лекарственные препараты: ацетилсалициловая кислота, бета-блокаторы, ампициллин, ацетаминофен, ранитидин, кокаин, дипиридамол, гидрокортизон, кромогликат, нитрофураны, сульфасалазин, алкалоиды барвинка[1][6].
Факторы риска: аллергические заболевания, гестоз, осложнённые роды, гипоксия плода, недоношенность, отягощённый аллергологический анамнез матери, гиперплазия тимуса, ишемия головного мозга, искусственное вскармливание, рахит, избыточная масса тела, отсутствие лихорадки и катарального синдрома во время инфекций дыхательных путей[7].
Патогенез
Основные механизмы бронхиальной обструкции:
- набухание слизистой оболочки бронхов на фоне инфекционных и неинфекционных заболеваний;
- скопление густого вязкого секрета в просвете мелких и средних бронхов;
- набухание слизистой оболочки бронхов на фоне левожелудочковой сердечной недостаточности;
- спастическое сужение просвета бронхов;
- перибронхиальный фиброз, потеря эластичности и ремоделирование бронхов в исходе хронических воспалений;
- обструкция бронха инородным телом;
- стимуляция окончаний блуждающего нерва содержимым желудка при гастроэзофагеальной рефлюксной болезни;
- сдавление бронха опухолью[6][2][3][4].
Высокая частота бронхиальной обструкции у детей связана с возрастными особенностями строения и функционирования дыхательных путей: гиперплазией железистой ткани, преобладанием вязкой мокроты, узостью просвета, слабо развитой мускулатурой бронхиальных стенок, слабым местным иммунитетом и плоским куполом диафрагмы[7].
Эпидемиология
Распространённость среди младенцев 12-23 %, среди детей дошкольного возраста в европейских странах — 12,35 %, а в странах Латинской Америки — 19,27 %. У половины детей хотя бы один раз в жизни бывают хрипы и одышка, а четверти — развивается рецидивирующая бронхиальная обструкция. В раннем детском возрасте 5-40 % случаев вызваны острой инфекционными воспалениями нижних дыхательных путей; 30-40 % случаев связаны с отягощённым аллергологическим анамнезом или частыми заболеваниями острыми респираторными вирусными заболеваниями (более 6 случаев в год)[7].
Диагностика
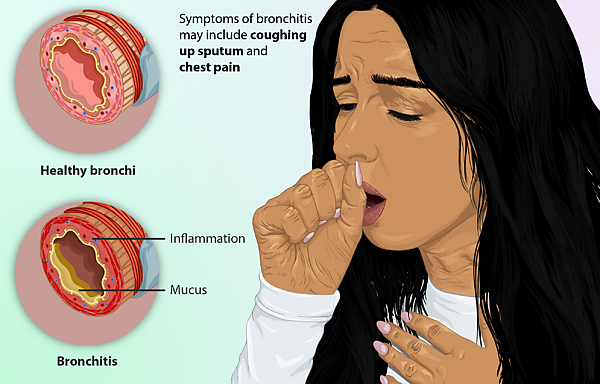
Симптомы бронхиальной обструкции могут проявляться независимо от причины, но их выраженность и характер могут варьироваться в зависимости от основного заболевания или состояния, вызывающего обструкцию. Например, бронхиальная обструкция может быть вызвана астмой, хронической обструктивной болезнью легких (ХОБЛ), аллергиями или инфекциями, и в каждом случае симптомы могут отличаться по тяжести и продолжительности. Пациентов беспокоят кашель с мокротой и одышка. В ходе обследования выявляют удлинённый выдох, шумное свистящее дыхание и сухие свистящие хрипы, дыхание сквозь сомкнутые губы, набухание шейных вен на выдохе. Основу диагностики составляет тщательный сбор истории болезни и жизни пациентов, аллергологического анамнеза. Это позволяет заподозрить причину обструкции и назначить комплекс обследований для подтверждения диагноза[6].
Обзорную рентгенографию грудной клетки выполняют для диагностики бронхита, бронхиолита, эмфиземы, ателектаза, новообразований, туберкулёза. По показаниям проводят бронхоскопию, компьютерную или магнитно-резонансную томографию[8].
Для оценки обструкции используют спирометрию, пикфлоуметрию, пневмотахометрию, бодиплетизмографию. Самый доступный и информативный метод — регистрация кривой поток-объём форсированного выдоха жизненной ёмкости лёгких. Об обратимости обструкции судят на основании тестов с ингаляционными бронхолитиками[8].
Пациентам с подозрением на бронхиальную астму выполняют провокационный тесты с фармакологическими (метахолин, гистамин) или физическими (холодный воздух, нагрузка на велоэргометре или тредмиле) факторами провоцирующими приступ[8].
Медикаментозная терапия
Важно выявить причину обструкции, чтобы назначить этиотропное лечение, а пока причина неизвестна, проводят симптоматическую терапию, направленную в основном на восстановление и поддержание проходимости дыхательных путей:
- бронхолитики: селективные бета2-адреномиметики, адреномиметики, холинолитики;
- ингаляционное или внутривенное введение глюкокортикоидов показано, если бронхолитики неэффективны[2][3][4].
Прогноз
Отягощённый аллергологический анамнез и атопический дерматит считаются факторами риска рецидивирующего синдрома бронхиальной обструкции. Рецидивирующую обструкцию, аллергический ринит и гипертрофия нёбных миндалин у детей рассматривают как фактор риска бронхиальной астмы. Спрогнозировать развитие бронхиальной астмы помогает опросник Asthma Prediction Tool[9].
Диспансерное наблюдение
Режим наблюдения определяют в зависимости от основного заболевания.