Сибирская язва
Сиби́рская я́зва (карбу́нкул злока́чественный, а́нтракс; др.-греч. ἄνθραξ — «уголь, карбункул») — особо опасная инфекционная болезнь человека и всех видов животных. Возбудитель сибирской язвы — бактерия Bacillus anthracis. Болезнь проявляется интоксикацией, серозно-геморрагическим воспалением кожи, лимфатических узлов и внутренних органов; протекает в кожной или септической форме. У людей сибирская язва протекает преимущественно в карбункулёзной форме, встречаются орофарингеальная и гастроинтестинальная формы. У животных встречаются кишечная и лёгочная формы. У овец и крупного рогатого скота течение может быть молниеносным, сверхострым, острым или подострым, у свиней — ангинозным[3].
Общие сведения
История
Сибирская язва, известная с древнейших времён под названиями «священный огонь», «персидский огонь» и другие, неоднократно упоминалась в трудах писателей и учёных Древней Греции и Древнего Востока. В 1766 году впервые подробно описал клиническую картину этой болезни французский врач Моран. В дореволюционной России, ввиду преимущественного распространения в Сибири, заболевание получило название «сибирская язва», когда российский врач С. С. Андреевский в 1788 году описал в сочинении «О сибирской язве» крупную эпидемию этой инфекции в западносибирских губерниях, а в опыте самозаражения установил идентичность сибирской язвы животных и человека и доказал возможность её передачи от животных к людям[4]. Пастбища, заражённые испражнениями и мочой больных животных, могут долгие годы сохранять сибиреязвенные споры[5], поэтому крестьяне называли такие пастбища «проклятыми полями»[6].
Возбудитель заболевания был почти одновременно описан в 1849—1850 годах тремя исследователями: А. Поллендером, Ф. Брауэллем и К. Давеном. В 1876 году Р. Кох выделил его в чистой культуре. Из всех патогенных для человека бактерий возбудитель сибирской язвы был открыт первым. Название «антракс» было дано по характерному угольно-чёрному цвету сибиреязвенного струпа при кожной форме болезни[4].
Первую сибиреязвенную вакцину изобрёл и испытал французский микробиолог и химик Луи Пастер[7][8]. В России одной из первых вакцин стала вакцина Ланге, созданная Иваном Николаевичем Ланге и Львом Семёновичем Ценковским[7][9].
Об эпизоотиях сибирской язвы в России имеются сообщения в летописях с 978 года. В X веке болезнь и степень её заразности уже были известны народу, что требовало соответствующих санитарных мероприятий. Например, в царских указах 1631—1640 годов предлагалось сообщать о случаях сибирской язвы соседним местам и воеводам, устанавливать заставы, не продавать и не покупать заражённых животных и т. д.[10]
Единичные случаи заболевания животных или людей ежегодно регистрируют и в XXI веке[11]. Так, 23 июля 2016 года появилось сообщение ветеринарного надзора о падеже оленей на одном участке тундры в Ямальском районе[12][13], а 3 августа — об эпидемии сибирской язвы в Ямало-Ненецком автономном округе. Для ликвидации вспышки привлекались Вооружённые силы РФ[14][15].
9 ноября 2016 года на севере Волгоградской области в Нехаевском районе, который граничит с Ростовской и Воронежской областями, был установлен случай падежа коровы[16].
В 2019 году в селе Подлужное Ставропольского края было зафиксировано заражение женщины после забоя бычка[17].
24 октября 2020 года в Дагестане в селе Какамахи Карабудахкентского района зафиксированы пять случаев заболевания сибирской язвой[18].
21 июня 2022 года в Изобильненском округе Ставропольского края у жительницы станицы Рождественская подтверждено заболевание сибирской язвой[19].
15 марта 2023 года в Цивильском районе Чувашии у двоих человек зафиксированы заражения сибирской язвой. 22 марта был выявлен ещё один случай в ходе мониторинга здоровья тех, кто контактировал с первыми заболевшими[20].
По данным на 2012 год, в Киргизии были официально зарегистрированы 1235 почвенных очагов этой инфекции, из которых выявлены и забетонированы менее половины. По официальным данным, из 652 очагов на местности не найдены 267. Но по отношению к найденным очагам (385; из них 57,7 % — во дворах, 31,2 % — на пастбищах и 11,1 % — на летних выпасах) ветеринарные и хозяйственные службы почти не проводили оздоровительные мероприятия (дезинфекция и т. д.). Официальная регистрация и отчётность (особенно после 1991 года) по заболеваемости животных остаётся неполной и в регионах, и в стране. С 2003 года отмечается систематичная заболеваемость у людей[21].
В 2012 году зарегистрированы 11 случаев[22].
В 2013 году с подозрением на сибирскую язву госпитализированы 17 человек[23].
Летом 2018 года зарегистрирована очередная вспышка сибирской язвы, с подозрением на неё госпитализированы минимум 13 человек[24].
В июле 2013 года четыре случая заболевания сибирской язвой у людей зарегистрированы на севере Молдовы (в селе Вэдень Сорокского района, около границы с Украиной)[25].
В октябре 2013 года в Армении госпитализированы 15 человек с подозрением на заболевание, диагноз подтвердился у 11 заболевших[26].
В июне 2021 года были зафиксированы 3 случая заражения[27].
1 ноября 2023 года министр здравоохранения Замбии сообщил о вспышке заболеваемости сибирской язвы. Число заболевших достигло 335, распространение — шесть провинций страны из десяти. Четыре человека умерли[28].
Классификация
Этиология
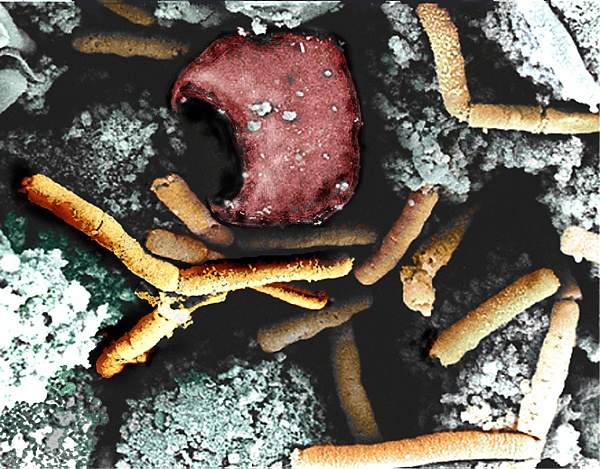
Возбудитель сибирской язвы — бацилла B. anthracis.
Патогенез
В 95—98 % случаев возбудитель проникает в организм через кожу, реже — через слизистые оболочки дыхательных путей и желудочно-кишечного тракта. Обычно входные ворота расположены на открытых участках — на коже верхних конечностей (половина случаев) или головы (20—30 % случаев), реже на коже туловища (3—6 %) или ног (1—2 %). В основном поражаются открытые участки кожи[29].
Выделяют две стадии развития сибирской язвы. На 1-й стадии поражаются ткани в месте проникновения инфекции и регионарные лимфатические узлы. Через несколько часов B. anthracis начинается размножаться. Это проявляется карбункулом — серозно-геморрагическим воспалением, некрозом, отёком и регионарным лимфаденитом. Местное воспаление обусловлено действием экзотоксина, состоящего из трёх компонентов:
- летального токсина — цинк-зависимая металлопротеаза, стимулирующая продукцию фактора некроза опухоли α и интерлейкина 1-β, обладает цитотоксическим действием, вызывает лизис макрофагов, дисфункцию эндотелиоцитов и отёк лёгких;
- отёчного фактора — повышает концентрацию циклического аденозинмонофосфата, вызывает развитие отёков, подавляет нейтрофилы, активирует продукцию воспалительных медиаторов;
- протективного антигена — создаёт поры в мембранах клеток-мишеней, через которые компоненты токсина проникают в клетки[29].
На 2-й стадии B. anthracis попадают в кровь и инфекция генерализуется. Обычно это происходит при инвазии через слизистые оболочки. При инфицировании через дыхательные пути нарушается барьерная функция трахеобронхиальных и медиастинальных лимфатических узлов, развивается геморрагический медиастинит, бактериемия и сибиреязвенная пневмония. При заражении через желудочно-кишечный тракт к генерализации приводит некроз мезентериальных лимфатических узлов[29].
Эпидемиология
Источник инфекции для животных — почва, для человека — сельскохозяйственные животные, больные генерализованной формой. Человек заражается прямым или непрямым контактно-бытовым путём от контаминированных объектов, аэрогенным или алиментарным путём. Суммарная заболеваемость животных и людей 900—1000 случаев в год. Среднегодовая глобальная инцидентность 250—300 вспышек[30].
Эпизоотии сибирской язвы территориально привязаны к почвенным очагам — хранилищам возбудителей. Первичные почвенные очаги образуются в результате непосредственного инфицирования почвы выделениями больных животных на пастбищах, в местах стойлового содержания животных, захоронения трупов (скотомогильники) и т. д. Вторичные почвенные очаги возникают путём смыва и заноса спор на новые территории дождевыми, талыми и сточными водами. Заражение может произойти при участии большого количества факторов передачи. К ним относятся выделения из шкуры больных животных, их внутренние органы, мясные и другие пищевые продукты, почва, вода, воздух, предметы внешней среды, обсеменённые сибиреязвенными спорами[31].
Инкубационный период при контактном механизме передачи составляет 2—14 суток, при аэрогенном или алиментарном — несколько часов[29].
Период клинических проявлений отличается острым началом и выраженной интоксикацией[29].
Диагностика
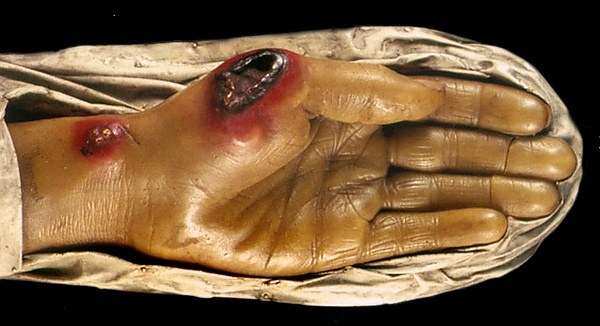
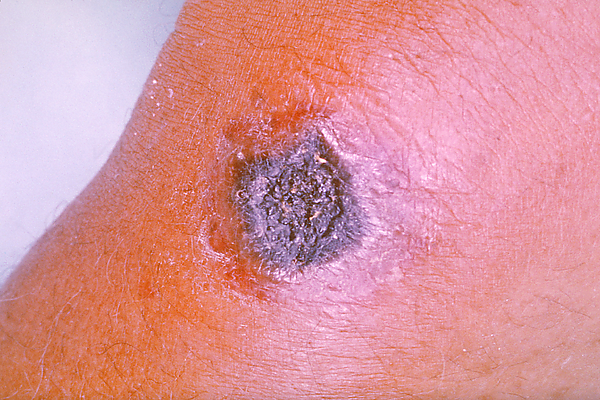
Проявляется карбункулами, которые начинаются с безболезненной зудящей красно-коричневой папулы. Папула увеличивается за счёт отёка и изъязвляется. Появляется серозно-геморрагический экссудат и чёрный струп (злокачественная пустула). Увеличиваются регионарные лимфатические узлы, появляются симптомы интоксикации: лихорадка, слабость, боль в мышцах, головная боль, тошнота или рвота[32]. Обычно карбункул один, иногда — более 10. Диаметр язвы достигает 3 см через 1—2 дня. Через 2—3 недели язва заживает[33].
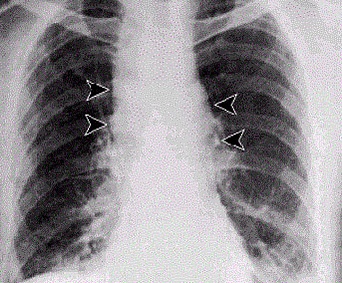
В продромальном периоде появляются симптомы интоксикации и простуды (непродуктивный кашель, дискомфорт в груди). Затем температура тела повышается до 40 °C и выше, присоединяется тяжёлая одышка, кровохарканье. При аускультации лёгких выявляются признаки пневмонии и плеврита. При прогрессировании развиваются дыхательная недостаточность и септический шок[33].
Выделяют кишечный и орофарингеальный варианты. Кишечный вариант проявляется рвотой, анорексией, лихорадкой, болями в животе, кровавой рвотой и меленой. Орофарингеальный вариант проявляется дисфагией, отёком и некрозом тканей в области корня языка, миндалин и задней стенки глотки[33].
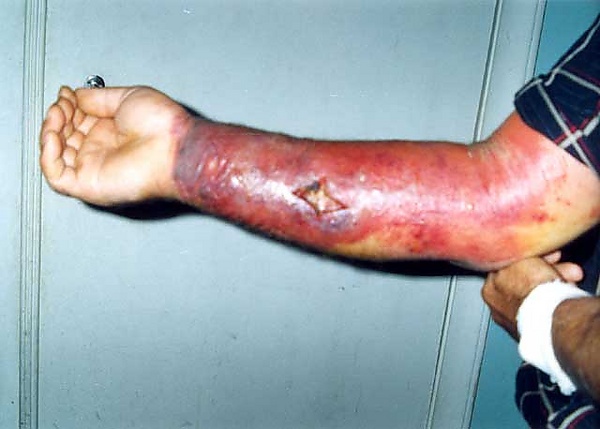
Генерализованная (септическая) форма почти всегда сопровождается септицемией, вторичными очагами инфекции в печени, селезёнке, почках, оболочках головного мозга. Температура тела резко повышается до 39—40 °C. Наблюдаются выраженные тахикардия, одышка, тахипноэ, боли в груди и кашель с выделением пенистой кровянистой мокроты. Определяются признаки пневмонии и плеврального выпота. При развитии инфекционно-токсического шока возникает геморрагический отёк лёгких. В крови и мокроте обнаруживают большое количество сибиреязвенных бактерий. У некоторых больных появляются боли в животе, присоединяются тошнота, кровавая рвота, жидкий кровянистый стул. В последующем развивается парез кишечника, возможен перитонит. Обнаруживаются симптомы менингоэнцефалита. Инфекционно-токсический шок, отёк и набухание головного мозга, желудочно-кишечное кровотечение и перитонит могут явиться причиной летального исхода уже в первые дни заболевания[29].
Выполняют следующие лабораторные исследования:
- микроскопическое и микробиологическое исследование мокроты, отделяемого карбункулов или ротоглотки;
- определение чувствительности возбудителя к антибиотикам;
- определение антител B. anthracis методом люминесцирующих антител;
- определение ДНК B. anthracis методом полимеразной цепной реакции[32];
- кожно-аллергическая проба с атраксином;
- клинический и биохимический анализ крови для контроля функции жизненно важных органов[29].
По показаниям выполняют инструментальную диагностику:
- рентгенография грудной клетки — при подозрении на лёгочную форму;
- ультразвуковое исследование органов брюшной полости — при подозрении на желудочно-кишечную форму;
- компьютерная или магнитно-резонансная томография и люмбальная пункция для диагностики поражения головного мозга;
- электрокардиография — для контроля функции сердца[29].
Дифференциальная диагностика
Сибирскую язву необходимо дифференцировать от сапа, чумы, туляремии, натуральной оспы, болезни кошачьей царапины, укуса коричневого паука-отшельника[33].
Осложнения
Могут развиваться:
- инфекционно-токсический шок;
- отёк головного мозга;
- желудочно-кишечное кровотечение;
- перитонит;
- менингоэнцефалит;
- отёк лёгких[29];
- дыхательная недостаточность;
- септический шок[33].
Лечение
Основу лечения составляет антибиотикотерапия на основании данных о чувствительности B. anthracis. В комбинации с антибиотиками применяют внутривенный сибиреязвенный человеческий иммуноглобулин, глюкокортикоиды или цитостатики. При необходимости прибегают к дренированию плевральной полости и искусственной вентиляции лёгких[32].
Прогноз
Прогноз зависит от своевременности лечения, формы и стадии болезни. Кожная форма генерализуется в 20 % случаев. Однако она хорошо поддаётся антимикробной терапии, поэтому летальность составляет менее 1 %. Летальность при гастроинтестинальной форме 25—60 %. У половины больных лёгочной формой развивается геморрагический менингит, а при развитии инфекционно-токсического шока летальность леченых больных составляет 95 %[33].
Диспансерное наблюдение
После выздоровления больных наблюдают 3 раза с интервалом 3 месяца[29].
Профилактика
Профилактические мероприятия осуществляют в тесном контакте с ветеринарной службой. Больных животных изолируют, трупы сжигают, инфицированные объекты дезинфицируют. Для обработки шерсти и меховых изделий используют камерную дезинфекцию. За контактными лицами наблюдают в течение 2 недель. Людей и животных вакцинируют сибиреязвенной вакциной[29][33].
Примечания
Литература
- Бургасов П. H., Зиновьев А. С., Никифоров В. Н., Шляхов Э. Н. Сибирская язва // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 23.
- Черкасский Б. Л., Лаврова М. Я. Сибирская язва диких животных и проблема природной очаговости этой инфекции // Бюллетень Моск. о-ва испытателей природы. Отд. биол.. — М.: Изд-во Московского ун-та, 1969. — Т. 74, вып. 5. — С. 5—19.
- Бургасов П. Н. и др. Сибирская язва. — М.: Медицина, 1970. — 128 с. — 5000 экз. (обл.)
- Черкасский Б. Л. Эпидемиология и профилактика сибирской язвы: монография = Epidemiology and Prevention of Anthrax : (russian experience) / Рец.: Н. Н. Филатов. — М.: Интерсэн, 2002. — 384 с. — ISBN 5-89834-077-7. (в пер.)
- Сибирская язва: актуальные проблемы разработки и внедрения медицинских средств защиты: Руководство для врачей: (К 80-летию ФГУ «48 ЦНИИ Минобороны России») / Под ред. Г. Г. Онищенко, В. В. Кожухова; Рецензенты: Д. К. Львов, В. Н. Паутов. — М.: Медицина, 2010. — 424 с. — 530 экз. — ISBN 5-225-03411-X. (в пер.)
- ГОСТ 15991-86 «Вакцина СТИ живая против сибирской язвы животных. Технические условия».
- ГОСТ Р 52616-2006 «Вакцина против сибирской язвы животных из штамма 55-ВНИИВВиМ живая. Технические условия».
- Ray M. Merrill, Thomas C. Timmreck. Chapter 1: Foundation of Epidemiology // Introduction to Epidemiology (англ.). — 4. — Sudbury, Massachusetts: Jones and Bartlett Publishers, 2005. — ISBN 978-0-7637-35821.