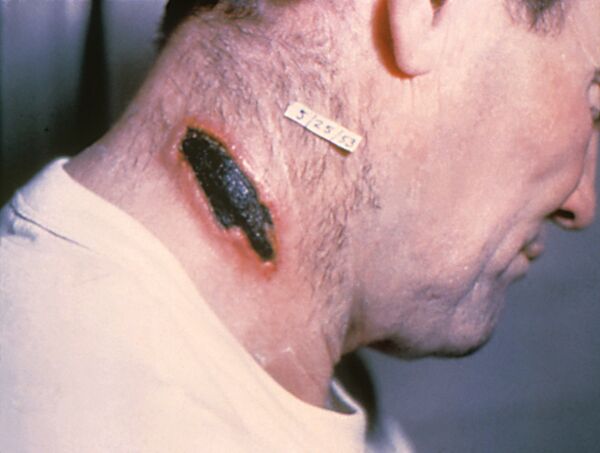
Особо опасная инфекция
Особо опасные инфекции (ООИ) — условная группа инфекционных заболеваний, представляющих исключительную эпидемическую опасность[1]. Это инфекции, обладающие высокой степенью заразности, летальности и отличающиеся тяжёлой клинической картиной[2].
Перечень и меры профилактики распространения ООИ были закреплены в Международных медико-санитарных правилах (ММСП), принятых 22-й сессией Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года. В 1970 году 23-я ассамблея ВОЗ исключила из перечня карантинных инфекций сыпной и возвратный тифы. С поправками 1981 года список включал лишь три заболевания: чуму, холеру и сибирскую язву.
В 2005 году на 58-й сессии Всемирной ассамблеи здравоохранения ВОЗ приняла новые ММСП, в которых были введены довольно многочисленные и серьёзные изменения. В частности, согласно этим правилам, ВОЗ имеет право судить о состоянии с теми или иными заболеваниями в стране не только по официальным отчётам этих государств, но и по результатам оценки информации из СМИ. ВОЗ, согласно этим правилам, получила бо́льшую возможность международного медицинского регулирования инфекционной заболеваемости, вызванной ООИ[3].
Современное состояние проблемы
В мировой практике ООИ — это «инфекционные заболевания, которые вошли в перечень событий, что могут являть собой чрезвычайную ситуацию в системе охраны здоровья в международном масштабе»[4].
Список таких заболеваний в 2005 году был значительно расширен и, согласно приложению № 2 ММСП-2005, условно разделён на две группы.
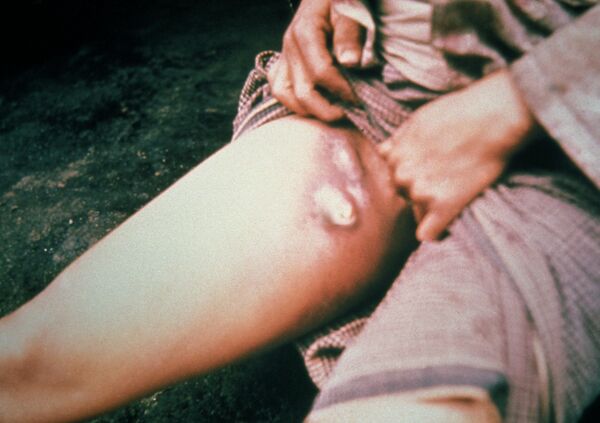
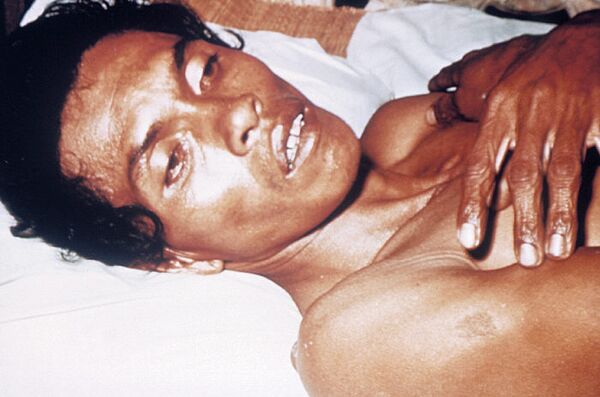
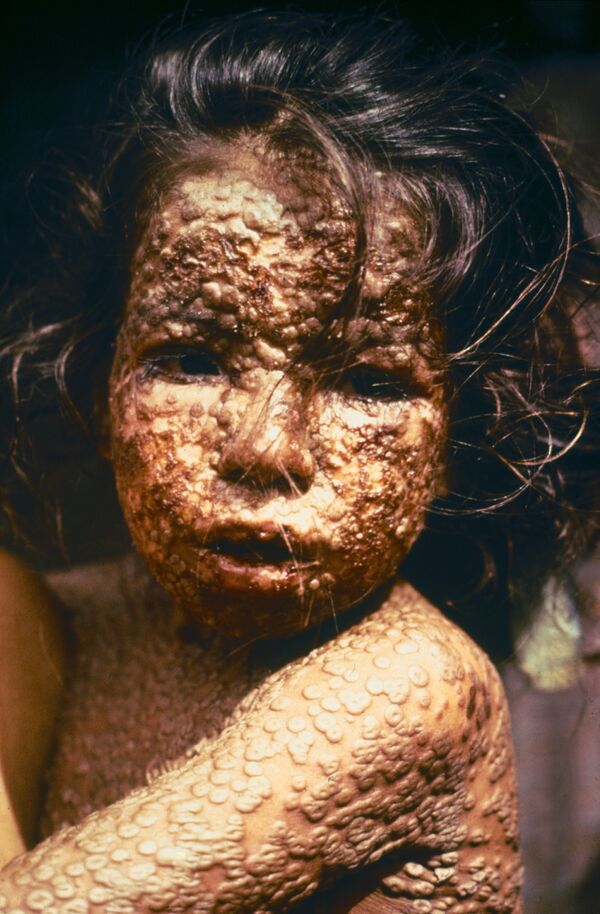
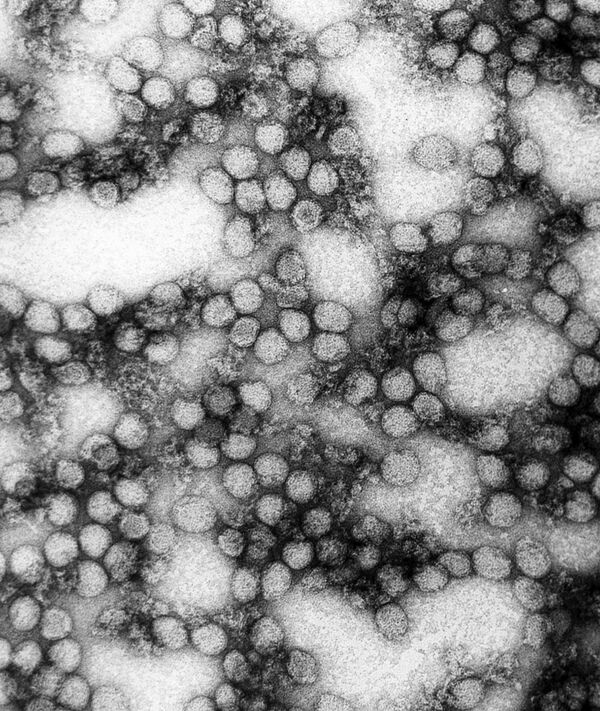
Первая группа — «болезни, которые являются необычными и могут оказать серьёзное влияние на здоровье населения»: оспа, полиомиелит, вызванный диким полиовирусом, человеческий грипп, вызванный новым подтипом, тяжёлый острый респираторный синдром (ТОРС) или SARS.
Вторая группа — это «болезни, любое событие с которыми всегда оценивается как опасное, поскольку эти инфекции обнаружили способность оказывать серьёзное влияние на здоровье населения и быстро распространяться в международных масштабах»: холера, лёгочная форма чумы, жёлтая лихорадка, геморрагические лихорадки — лихорадка Ласса, Марбург, Эбола, лихорадка Западного Нила. Сюда же ММСП-2005 относят инфекционные болезни, «которые представляют особую национальную и региональную проблему», например лихорадку денге, лихорадку Рифт-Валли, менингококковую болезнь (менингококковую инфекцию). К примеру, для стран тропического пояса лихорадка денге является серьёзной проблемой, с возникновением тяжёлых геморрагических, нередко смертельных форм среди местного населения, тогда как европейцы переносят её менее тяжело, без геморрагических проявлений, а в странах Европы эта лихорадка не может распространиться из-за отсутствия переносчика. Менингококковая инфекция в странах Центральной Африки имеет значительную распространённость тяжёлых форм и высокую смертность (так называемый «менингитный африканский пояс»[5]), тогда как в других регионах эта болезнь имеет меньшее распространение именно тяжелых форм, а поэтому и меньшую смертность.
Обращает на себя внимание, что ВОЗ включила в ММСП-2005 только одну форму чумы — лёгочную, подразумевая, что при такой форме поражения распространение этой грозной инфекции идёт крайне быстро от больного человека к здоровому воздушно-капельным механизмом передачи, что может привести к очень скорому поражению многих людей и развитию громадной по объёму эпидемии, если вовремя не принять адекватные противоэпидемические меры (см. ниже Локальные мероприятия при обнаружении ООИ согласно нормативным документам РФ). Больной лёгочной чумой из-за присущего этой форме постоянного кашля выделяет в окружающую среду много микробов чумы и создаёт вокруг себя «чумную» завесу из капелек мелкодисперсной слизи, крови, содержащей внутри возбудителя. Эта круговая завеса радиусом в 5 метров, капельки слизи и крови оседают на окружающих объектах, что ещё больше усиливает эпидемическую опасность распространения чумной палочки. Войдя в эту «чумную» завесу незащищенный здоровый человек неминуемо заразится и заболеет. При других формах чумы такой воздушной передачи не происходит, а потому и заразность больного — меньшая.
В настоящее время сфера применения новых ММСП-2005 больше не ограничивается инфекционными болезнями, а охватывает «болезнь или медицинское состояние, независимо от происхождения или источника, которое представляет или может представлять риск нанесения людям значительного вреда».
Хотя в 1981 году 34-я сессия Всемирной ассамблеи здравоохранения ВОЗ исключила из перечня натуральную оспу в связи с её искоренением, но в ММСП-2005 снова вернула её в виде оспы, подразумевая, что в мире возможно остался вирус натуральной оспы в арсенале биологического оружия некоторых стран, а ещё может потенциально естественным путём распространиться так называемая оспа обезьян, детально описанная в Африке в 1973 году советскими исследователями. Она имеет клинические проявления, сравнимые с таковыми при натуральной оспе и может тоже гипотетически дать высокую смертность и инвалидизацию.
В России к ООИ также причисляется сибирская язва[6].
Термин «карантинные инфекции» (англ. quarantinable diseases) сейчас не равнозначен понятию «ООИ», так как «карантинные инфекции» — это условная группа инфекционных болезней, при которой накладывают карантин. Может быть наложен полный карантин государством на всей своей территории (оспа, лёгочная чума), на уровне региона, города, района, отдельного учреждения. . При ООИ обычно накладывается строгий государственный карантин с привлечением нередко военных сил для ограничения передвижения потенциально зараженных, охране очага и тд. Хотя есть и некоторые исключения — ВОЗ неоднократно в последнее время заявляло о нецелесообразности строгого карантина при возникновении случаев холеры в той или иной стране, ограничения торговли и др[7].
Локальные мероприятия при обнаружении ООИ согласно нормативным документам РФ
При выявлении больного с ООИ в лечебно-профилактическом учреждении (ЛПУ) приём пациентов в кабинете (осмотр в палате) прекращается. Запрещается выход из кабинета всех лиц, находящихся в нём. Врач через телефон или проходящий в коридоре медперсонал передаёт начальнику ЛПУ (главврачу, заведующему) о выявлении случая ООИ, используя специальные коды (не называя само заболевание).
Начальник ЛПУ сообщает по коду выявленное заболевание начальнику департамента здравоохранения региона и главному санитарному врачу региона. Главный санитарный врач обеспечивает подготовку специального стационара на базе инфекционной больницы (инфекционного отделения), а также вызывает машинную перевозку к месту выявления ООИ.
Запрещается выход из ЛПУ всех лиц, находящихся в нём. Старшая медсестра ЛПУ выставляет к кабинету ответственного медработника, отвечающего за передачу необходимых материалов в кабинет. В кабинет передаются комплекты спецодежды (противочумные костюмы) для медработников, дезсредства, экстренная укладка для взятия анализов на ООИ, медикаменты и оборудование, необходимые для оказания медицинской помощи больному. Старшая медсестра обеспечивает перепись всех лиц, находящихся в ЛПУ.
Медработники в кабинете после предварительной обработки себя дезсредствами надевают спецодежду, берут анализы на инфекцию в установленной форме, оказывают больному медицинскую помощь. Врач заполняет экстренное извещение в СЭС. По прибытии машинной перевозки медработники и другие находящиеся в кабинете вместе с больным отправляются в медицинский стационар. Больной помещается в палату-бокс, сопровождающие — в изолятор на карантин. Находящиеся в ЛПУ люди выпускаются, дезстанция СЭС проводит во всех помещениях ЛПУ заключительную дезинфекцию.
Составляется список людей, контактировавших с заболевшим. Близкоконтактные (члены семьи и жильцы одной квартиры, друзья, близкие соседи и члены коллектива, медработники, обслуживающие пациента) помещаются в изолятор на карантин. Неблизкоконтактные (неблизкие соседи и члены коллектива, медработники и пациенты ЛПУ, в котором была выявлена ООИ) берутся на учёт участково-терапевтической службой. При выявлении у неблизкоконтактных подозрительных симптомов, они госпитализируются в диспансерное отделение инфекционного стационара. По распоряжению главного эпидемиолога среди неблизкоконтактных может быть проведена экстренная вакцинация. Неблизкоконтактные, не имеющие симптомов и желающие выехать из очага предварительно помещаются в обсервационное отделение инфекционного стационара на карантин. При значительном количестве заболевших в населённом пункте может быть объявлен карантин.
ООИ как основа оружия массового поражения
Особо опасные инфекции ввиду своей специфики составляют основу биологического оружия массового поражения, поэтому их изучение имеет военное значение. В Советском Союзе и России защита от биологического вооружения обеспечивается Научно-исследовательским институтом микробиологии Министерства обороны.
ООИ в ветеринарии
В России, в ветеринарии ряд инфекционных заболеваний животных приводящие к возникновениям эпизоотии отнесены приказом Минсельхоза России от 17 мая 2005 года № 81 к карантинным и особо опасным болезням животных[8]: ящур, везикулярный стоматит, везикулярная болезнь свиней, чума крупного рогатого скота, чума мелких жвачных, контагиозная плевропневмония крупного рогатого скота, заразный узелковый дерматит крупного рогатого скота, лихорадка долины Рифт, катаральная лихорадка овец, оспа овец и коз, африканская чума лошадей, африканская чума свиней, классическая чума свиней, высокопатогенный грипп птиц, болезнь Ньюкасла, сибирская язва, бешенство, туберкулез, бруцеллез, лептоспироз, болезнь Ауески, губкообразная энцефалопатия крупного рогатого скота, эмкар, лейкоз (вирусный), скрепи овец и коз, аденоматоз, Меди-Висна, чума верблюдов, некробактериоз северных оленей, гиподерматоз крупного рогатого скота и северных оленей, энзоотический энцефаломиелит свиней (болезнь Тешена), рожа, листериоз, сап, энцефаломиелиты, инфекционная анемия, контагиозный метрит (вирусный аборт), Случная болезнь (трипанозамоз), Алеутская болезнь норок, чума плотоядных, вирусный энтерит, орнитоз (пситтакоз, хламидиоз), а также инфекционные болезни всех видов животных, ранее не регистрировавшиеся на территории Российской Федерации.
См. также
Примечания
Литература
- Черкасский Б. Л. Справочник по особо опасным инфекциям. — М.: Медицина. — 1996. — 160 с. — ISBN 5-225-02736-9.
- Карантинные болезни // Большая медицинская энциклопедия / гл. ред. Б. В. Петровский. — 3-е изд.. — М.: Советская энциклопедия, 1979. — Т. 10. — 528 с.
- Маннапова Р. Т. Микробиология и микология: Особо опасные инфекционные болезни, микозы и микотоксикозы. — М.: Проспект, 2020. — 381 с. — ISBN 978-5-392-30535-3.
Ссылки
- Международные медико-санитарные правила, 2005 Архивная копия от 9 марта 2011 на Wayback Machine
- Информационный бюллетень ВОЗ № 141 декабрь 2010 г. Архивная копия от 21 сентября 2013 на Wayback Machine
- Информационный бюллетень ВОЗ № 107 июнь 2010 г. Архивная копия от 5 июля 2011 на Wayback Machine