Световая оспа
Светова́я о́спа (светова́я о́спа Базе́на, оспеннови́дная гидроа́, вакцинифо́рмная гидроа́, лат. hydroa vacciniforme) — очень редкий фотодерматоз, характеризующийся рецидивирующими везикулопапулезными высыпаниями, возникающими после воздействия солнечного света[1]. Высыпания преимущественно локализуются на открытых участках тела — лице, ушных раковинах, кистях и предплечьях. Заболевание обычно начинается в раннем детстве, нередко рецидивирует в весенне-летний период и имеет тенденцию к самопроизвольному разрешению в подростковом или юношеском возрасте[2][3]. Этиология заболевания остаётся неясной, однако предполагается его связь с латентной инфекцией вируса Эпштейна — Барр (ВЭБ)[1].
Что важно знать
История
Световая оспа была впервые описана в 1862 году французским врачом-дерматологом Эрнестом Базеном как поражение кожи буллёзного характера, возникающее на открытых участках кожи и связанное с солнечным облучением[4][5].
Этиология
Точная причина развития световой оспы остаётся неясной. Заболевание рассматривается как многофакторное, при котором сочетаются фоточувствительность кожи и вирусные факторы. У большинства пациентов развитие высыпаний связано с воздействием длинноволнового ультрафиолетового излучения типа А (UVA), реже — ультрафиолетового излучения типа B (UVB)[6].
В ряде случаев выявляется связь световой оспы с латентным течением инфекционного процесса, вызванного ВЭБ[1].
Патогенез
Патогенез световой оспы не установлен[1].
В эпидермисе определяются многокамерные пузыри, которые на более поздних стадиях болезни становятся однокамерными. Полости пузырей содержат фибрин, лейкоциты и дегенеративные клетки шиповатого слоя. Также отмечаются выраженная ретикулярная дегенерация кератиноцитов и очаги сливающегося эпидермального некроза. В дерме определяется лимфогистиоцитарный инфильтрат различной плотности, местами с примесью нейтрофилов. По мере прогрессирования наблюдается некроз капилляров сосочкового слоя и волокнистых структур. В некоторых случаях инфильтрат представлен атипичными лимфоцитами с плеоморфными ядрами, неровными ядерными контурами и гиперхромазией[6][7].
Эпидемиология
Заболевание чаще всего встречается в раннем детстве (от 1 до 7 лет) и в период полового созревания (от 12 до 16 лет). Заболевание обычно проявляется в весенние или летние месяцы. Наблюдается некоторая предрасположенность к заболеванию у мальчиков и людей со светлой кожей[6]. Световая оспа встречается с частотой 1:300 000 населения[8].
Диагностика
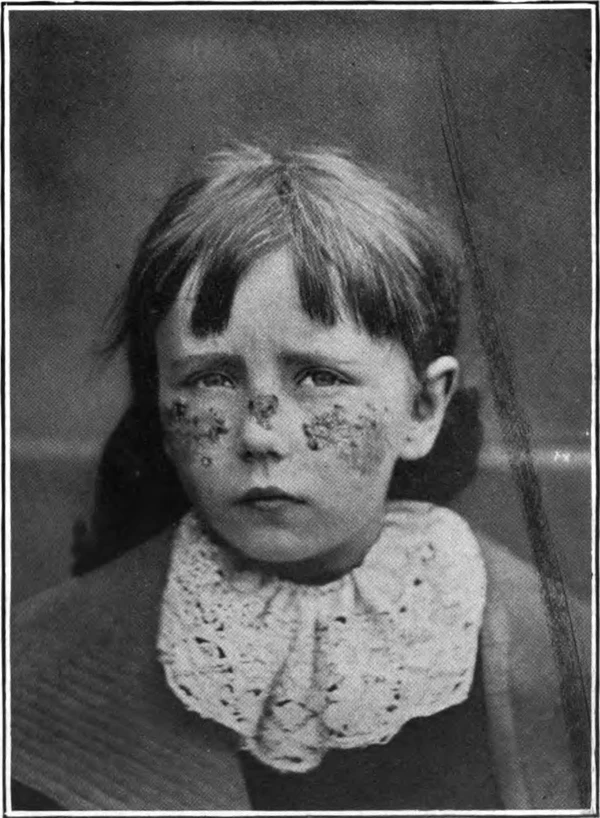
Световая оспа характеризуется рецидивирующими везикулопапулёзными высыпаниями, обычно возникающими через через 30 минут — 2 часа после пребывания на солнце на открытых участках кожи, преимущественно на лице, ушных раковинах, тыльной поверхности кистей, предплечьях и голенях. Также могут поражаться красная кайма губ, слизистая носовых ходов и туловище[7][9]. Высыпания рецидивируют преимущественно весной и летом, нередко ежегодно[1][3]. Световая оспа обычно возникает в раннем детстве (чаще до двух лет), иногда позже, в 10—15 лет[3][7].
Первичные высыпания представлены воспалительными бледно-розовыми пятнами, сопровождающимися зудом и жжением. Одновременно с эритематозными пятнами или позже могут появляться узелковые элементы, волдыри и пузырьки с прозрачным серозным содержимым, иногда гнойным или геморрагическим содержимым. Содержимое пузырьков постепенно мутнеет и наблюдается центральное пупковидное вдавление. В дальнейшем пузырьки подсыхают, их центральная часть некротизируется и покрывается коркой тёмно-красного цвета с синюшным оттенком. Через 10—20 дней корка отпадает, обнажая небольшую неглубокую язвочку. После их заживления образуются рубцы различной глубины. Вокруг может возникать отёчная эритема, пигментация или атрофия кожи. Болезнь крайне мучительна, сопровождается чувством напряжения кожи, светобоязнью и общим недомоганием. Возможна регрессия высыпаний и без рубцов при более лёгкой форме световой оспы, называемой летней гидроа[3][7].
Также могут наблюдаться гипертрихоз, дистрофия ногтей, гиперемия и высыпания пузырьков на конъюнктиве глаз, кератит, кератоконъюнктивит или увеит[1][3].
Симптомы часто ослабляются или прекращаются к 20—30 годам[3].
- Гистологическое исследование поражённых участков кожи[7].
- Иммуноферментный анализ — возможно выявление антител IgG к ВЭБ[6].
- Определение ДНК ВЭБ методом полимеразной цепной реакции[6].
- Биохимический анализ крови и мочи — возможно обнаружение порфиринов в крови и моче[5].
Дифференциальная диагностика
Включает
- солнечная почесуха;
- ветряная оспа;
- некротические угри;
- поздняя кожная порфирия;
- папуло-некротический туберкулёз кожи[3];
- буллёзно-геморрагическая форма эритропоэтической протопорфирии[8];
- токсикодермия;
- герпетиформная экзема Капоши;
- флеботодермия;
- болезнь Хартнупа[7];
- полиморфная световая сыпь[6].
Осложнения
Лечение
Основу лечения составляет фотозащита, включающая использование солнцезащитных средств широкого спектра действия с защитой от ультрафиолетовых лучей типа A и B, ношение плотной одежды, избегание пребывания на солнце в полуденные часы[6]. Могут назначаться[3][7]:
- витамин В12,
- никотиновая кислота,
- антималярийные препараты,
- антигистаминные препараты,
- гипосенсибилизирующие средства,
- глюкокортикоиды,
- препараты хингаминового ряда.
Прогноз
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Специфических мер профилактики не разработано. Рекомендуется[7]:
- избегать пребывания на солнце;
- использовать солнцезащитные наружные средства.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |