Нарушение пуринового обмена
Нарушение пуринового обмена — это группа патологических состояний, связанных с дисфункцией метаболизма пуринов, основных компонентов нуклеотидов[1]. Эти нарушения могут приводить к накоплению промежуточных или конечных продуктов обмена пуринов, таких как мочевая кислота, что вызывает развитие различных заболеваний (подагра, мочекаменная болезнь и редкие наследственные ферментопатии).
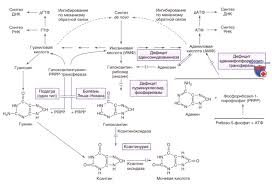
Пурины играют важную роль в организме, участвуя в образовании нуклеиновых кислот (ДНК и РНК), синтезе АТФ и других биохимических процессах. Регуляция их обмена осуществляется через ферментные системы, и сбои в этом процессе могут быть вызваны генетическими или приобретёнными факторами.
Биохимия пуринового обмена
Пурины в организме образуются двумя основными путями:[2]
1. Эндогенный синтез — из аминокислот, формилтетра-гидрофолата и рибозо-5-фосфата в процессе многоступенчатого биохимического пути.
2. Экзогенный путь — поступление с пищей, богатой нуклеопротеидами.
После метаболической переработки пуринов образуется мочевая кислота, которая в норме выводится почками (около 70%) и кишечником (около 30%).
Классификация нарушений
2. Подагра
4. Наследственные ферментопатии
- Синдром Леша-Найхана — дефицит фермента гипоксантин-гуанин-фосфорибозилтрансферазы (HGPRT), приводящий к тяжёлым системным расстройствам.
- Дефицит аденозиндезаминазы — вызывает тяжёлый иммунодефицит.
- Гипоксантинурия — нарушение превращения гипоксантина в ксантин и далее в мочевую кислоту.
Этиология
Врождённые причины:[4]
- Генетические дефекты ферментов пуринового обмена.
- Хромосомные мутации, влияющие на синтез или катаболизм пуринов.
Приобретённые причины:
1. Питание:
- Избыточное употребление пищи, богатой пуринами (красное мясо, субпродукты, алкоголь).
2. Болезни:
- Почечная недостаточность.
- Гемолитические анемии.
- Онкологические заболевания, особенно при химиотерапии, когда наблюдается массовый лизис клеток.
3. Медикаменты:
- Приём диуретиков, цитостатиков или препаратов, повышающих концентрацию мочевой кислоты.
4. Образ жизни:
- Гиподинамия и ожирение как факторы риска.
Патогенез
Нарушения пуринового обмена могут быть связаны с несколькими ключевыми процессами:[1]
1. Избыточный синтез пуринов:
- Активизация ферментов, отвечающих за биосинтез пуринов, что приводит к гиперурикемии.
2. Недостаточное выведение мочевой кислоты:
- Снижение почечной экскреции мочевой кислоты вследствие поражения почек или снижения функциональной активности транспортных белков.
3. Отложение кристаллов уратов:
- При высоких концентрациях мочевой кислоты в крови она кристаллизуется, оседая в тканях суставов, почек и других органов.
Клиническая картина
Симптомы зависят от типа и степени нарушения пуринового обмена.[5]
При гиперурикемии:
- Бессимптомное течение или лёгкий дискомфорт в суставах.
1. Острая форма:
- Внезапная боль в суставах, чаще всего в первом плюснефаланговом суставе стопы (подагрический артрит).
- Покраснение, отёк и гипертермия в области поражения.
2. Хроническая форма:
- Образование подагрических тофусов (узлов из кристаллов мочевой кислоты).
- Частые рецидивы артрита.
- Резкая боль в поясничной области (почечная колика).
- Частое мочеиспускание.
Наследственные ферментопатии:
- Тяжёлые неврологические расстройства (при синдроме Леша-Найхана).
- Нарушения иммунной системы (при дефиците аденозиндезаминазы).
Диагностика
1. Лабораторные исследования:[6]
- Определение уровня мочевой кислоты в крови и моче.
- Анализ активности ферментов пуринового обмена (при подозрении на наследственные формы).
- Исследование мочи на наличие кристаллов уратов, гематурии (кровь в моче).
2. Инструментальные методы:
- УЗИ почек для выявления камней.
- Рентгенография и КТ для оценки состояния суставов и мочевыводящих путей.
3. Генетические исследования:
- Анализ мутаций, связанных с ферментными дефектами.
Лечение
Лечение направлено на нормализацию пуринового обмена, устранение симптомов и предотвращение осложнений.[7]
Медикаментозная терапия:
1. Снижение уровня мочевой кислоты:
- Аллопуринол — ингибитор ксантиноксидазы.
- Фебуксостат — альтернативный препарат для пациентов с непереносимостью аллопуринола.
2. Ускорение выведения уратов:
- Урикозурические препараты.
3. Обезболивающие и противовоспалительные средства:
- НПВС для снятия острых приступов подагры.
- Колхицин — специфический препарат для лечения подагрического артрита.
Немедикаментозное лечение:
- Диета с низким содержанием пуринов (исключение красного мяса, алкоголя, бобовых).
- Увеличение потребления жидкости для ускорения выведения мочевой кислоты.
- Умеренная физическая активность для профилактики ожирения.
Хирургическое лечение:
- Удаление уратных камней при мочекаменной болезни.
- Коррекция суставных деформаций при хронической подагре.
Профилактика
1. Здоровое питание: Ограничение продуктов, богатых пуринами, отказ от алкоголя.
2. Контроль массы тела: Снижение ожирения как фактора риска.
3. Физическая активность: Регулярные умеренные нагрузки.
4. Своевременная диагностика: Скрининг на гиперурикемию у людей с факторами риска.
Прогноз
На ранних стадиях нарушения пуринового обмена поддаются успешной коррекции. При своевременном лечении удаётся предотвратить развитие осложнений. Однако хронические формы (подагра, мочекаменная болезнь) требуют пожизненного контроля.
Примечания
Литература
- Литвицкий П.Ф. «Биохимия человека». — М.: ГЭОТАР-Медиа, 2020.
- UpToDate: Hyperuricemia and gout — Pathophysiology and management, 2023.