Пилоромиотомия
Пилоромиотоми́я (Операция Фреде — Рамштедта) — это операция, при которой рассекается часть мышечных волокон привратника. Пилоромиотомию обычно проводят детям раннего возраста с диагнозом «врождённый гипертрофический пилоростеноз»[1] . Операция может быть выполнена открытым или лапароскопическим способом[2]. Обычно у пациентов наблюдаются хорошие результаты с минимальными осложнениями[3].
Общие сведения
| Пилоромиотомия |
|---|
История
Историческое развитие хирургического лечения врождённого гипертрофического пилоростеноза у детей берёт начало с 1888 года, когда Гаральд Гиршпрунг впервые дал полное описание этого заболевания[4]. Первоначально хирургическое лечение не получало широкого распространения из-за высокой послеоперационной летальности. Значительный прогресс произошёл 23 августа 1911 года, когда немецкий хирург Конрад Рамштедт выполнил операцию по поводу диагностированного им случая пилоростеноза. Изначально он предпринял попытку пилоропластики с продольным рассечением и последующим поперечным сшиванием пилорической мышцы, однако швы прорезали мышечную ткань. Это привело его к инновационному решению: оставить рассечённую мышцу без ушивания, закрыв дефект сальником. Данная методика, предполагавшая рассечение мышечного слоя при сохранении целостности слизистой оболочки («метод внеслизистой пилоромиотомии»), стала первой в истории успешной пилоромиотомией и вошла в медицинскую практику под названием «операция Рамштедта». Последующая операция в 1912 году подтвердила эффективность метода даже без использования сальника, а Рамштедт сообщил о новой процедуре в сентябре 1912 года[4]. В 1991 году доктор Дж. Фредерик Ален и доктор Груссо провели первую лапароскопическую пилоромиотомию, что открыло возможности для минимально инвазивного подхода к лечению врождённого гипертрофического пилоростеноза[5][6].
Показания
Пилоромиотомия является «золотым стандартом» для лечения врождённого гипертрофического пилоростеноза[7].
Противопоказания
Относительные противопоказания:
- Дегидратация
- Электролитные нарушения
- Алкалоз
- Гипогликемия
Все отклонения корректируются в процессе предоперационной подготовки[7][8].
Методика выполнения
Положение пациента на спине. После анестезии и интубации трахеи хирург пальпирует живот для определения точной локализации пилорического уплотнения. Операционный доступ осуществляется через 3-сантиметровый поперечный разрез в правом подреберье, расположенный между краем печени и рёберной дугой, латеральнее наружного края прямой мышцы живота. Альтернативным доступом служит циркумумбиликальный разрез, охватывающий две трети окружности пупка, с последующим мобилизацией кожного лоскута вверх и продольным рассечением белой линии живота от пупочного кольца на необходимом протяжении для обеспечения адекватного доступа к пилорическому отделу[1][9].
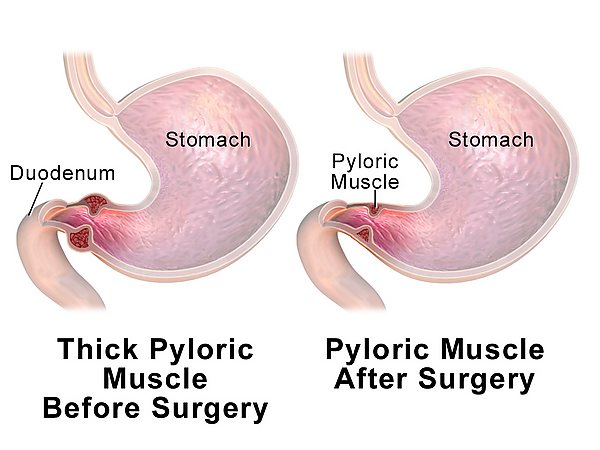
После вскрытия брюшной полости в операционной ране обычно визуализируются сальник или поперечная ободочная кишка. Путём осторожной тракции за сальник хирург выводит в рану большую кривизну желудка, фиксируя его переднюю стенку смоченной марлевой салфеткой. Дальнейшая тракция за антральный отдел позволяет полностью вывести в рану привратник, передне-верхняя поверхность которого характеризуется минимальной васкуляризацией и является оптимальным местом для выполнения пилоромиотомии. Привратник удерживается между большим и указательным пальцами хирурга, и серозно-мышечный разрез длиной 1-2 см выполняется в бессосудистой зоне, начиная на 1-2 мм проксимальнее препилорической вены по направлению к антральному отделу желудка[9]. Разрез проводят вниз через серозную и мышечную оболочки до тех пор, пока не обнажится слизистая оболочка, но слизистая оболочка остаётся нетронутой. Особую осторожность следует соблюдать при рассечении дуоденального конца привратника, где резкое окончание мышечных волокон создаёт повышенный риск перфорации стенки двенадцатиперстной кишки. Для завершения миотомии рассечённую мышцу осторожно разводят гемостатическим зажимом до полного выбухания неповреждённой слизистой оболочки до уровня серозного оболочки. Критически важным этапом является тщательная проверка целостности слизистой оболочки[1][9].
Это современный и малоинвазивный метод хирургического лечения. Он позволяет значительно сократить сроки госпитализации, обеспечивает более быстрое послеоперационное восстановление и оставляет минимальный косметический дефект[2].
Положение пациента на операционном столе на спине. После обработки операционного поля выполняются небольшие разрезы в брюшной стенке для введения троакаров. Первый троакар вводят инфраумбиликально и заполняют брюшную полость углекислым газом для лучшей визуализации при помощи лапароскопической камеры и для создания необходимого рабочего пространства. Затем этот троакар используют для ввода телескопа с оптикой, и дополнительно устанавливаются два рабочих троакара: второй — в правом верхнем квадранте живота на пересечении перпендикулярных линий, проходящих через пупочное кольцо и середину правой рёберной дуги, третий — в левом верхнем квадранте живота посередине линии, соединяющей пупочное кольцо и середину левой рёберной дуги[10].
После установки троакаров пациента переводят в положение анти-Тренделенбурга для оптимального обзора операционного поля. Выполняют осмотр брюшной полости, визуализируют привратник. При помощи атравматических инструментов привратник аккуратно выводят из-под правой доли печени и фиксируют за начальный отдел двенадцатиперстной кишки, что позволяет чётко визуализировать бессосудистую зону для выполнения разреза. Серозно-мышечный слой рассекается электродом-крючком строго по оси привратника на глубину 2-3 мм. Длина разреза — отступя на 3 мм от границы гипертрофии со стороны двенадцатиперстной кишки (ориентир — пилорическая вена) до границы гипертрофии со стороны желудка и далее на 3 мм на желудок. Далее при помощи расширителя производится осторожное разведение мышечных слоёв до полного выбухания слизистой оболочки на всем протяжении разреза. Завершающим этапом является проверка герметичности слизистой оболочки путём введения 50-70 мл воздуха через желудочный зонд при пережатой двенадцатиперстной кишке[10]. По окончанию операции все инструменты и троакары удаляются, операционные раны ушиваются[11].
Осложнения
Осложнения после оперативного вмешательства встречаются в 4,6-12 % случаев[3]. Наиболее распространёнными осложнениями являются:
- Неполная пилоромиотомия. Она обусловлена недостаточным рассечением мышцы, преимущественно в антральном отделе привратника. Особую настороженность следует проявлять в отношении пациентов, у которых сохраняется рвота более 48 часов после хирургического вмешательства. Для верификации диагноза и оценки полноты выполненной миотомии применяются современные диагностические методы: контрастная рентгенография верхних отделов ЖКТ и фиброгастроскопия[7].
- Перфорация слизистой оболочки (возникают в 5 % случаев) обусловлена некорректным рассечением мышцы привратника. Диагностика перфорации может быть осуществлена либо при осмотре операционного поля, когда становится заметным выбухание слизистой оболочки желудка в рану, либо при проведении стандартной аэропробы — введении 50 мл воздуха через установленный желудочный зонд. Особую опасность представляют случаи, когда перфорация остаётся нераспознанной во время операции, так как это может привести к развитию тяжёлых послеоперационных осложнений, включая перитонит, сепсис и другие жизнеугрожающие состояния, вплоть до летального исхода[7].
- Инфицирование операционной раны
- Послеоперационная грыжа
- Кровотечение[3][12]
Примечания
Литература
Роберт Золлингер (мл.), Кристофер Эллисон. Хирургия Золлингера: большой атлас наиболее распространённых оперативных вмешательств 10-е издание / пер. с англ. О. Е. Латкина. — Москва: Эксмо, 2023. — 632 с. — ISBN 978-5-04-117770-6
Детская хирургия: национальное руководство / под ред. А. Ю. Разумовского. — 2-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2021. — 1280 с. — ISBN 978-5-9704-5785-6