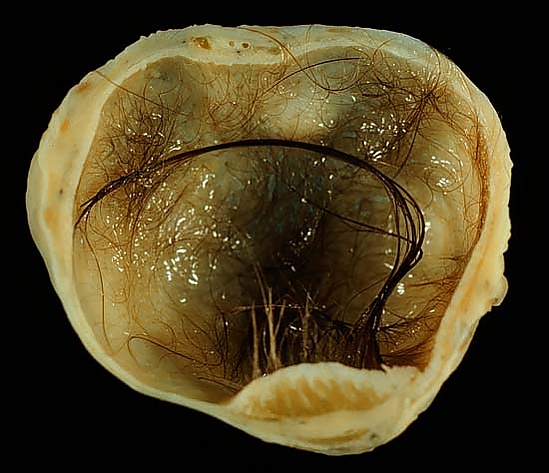
Дермоидная киста яичника
Дермоидная киста яичника (зрелая кистозная тератома яичника) — доброкачественная герминогенная опухоль, выстланная многослойным эпителием и заполненная желеобразным содержимым (зрелыми фрагментами производных эктодермы, эндодермы и мезодермы)[1][2].
Что важно знать
Эпидемиология
Дермоидные кисты — наиболее распространённые доброкачественные опухоли яичников. Они составляют 70 % доброкачественных образований у женщин до менопаузы и 20 % после менопаузы[3] и 25 % всех новообразований яичников[1]. Как правило, их выявляют случайно во время гинекологического осмотра по поводу других болезней. В 94,5 % поражается один яичник[1].
Этиология
Причины не выяснены. По одной из гипотез, тератомы яичника развиваются в результате самооплодотворения ооцита после первого мейотического деления. Другое объяснение — изменение бластодермальных элементов в оплодотворённой яйцеклетке[4]. Вероятно, есть и генетические причины — женщины с отягощённым семейным анамнезом подвергаются большему риску развития дермоидной кисты яичника[3].
Патоморфология
Внутренняя поверхность кисты выстлана аналогом кожи с придатками (волосы, ногти, потовые и сальные железы). Содержимое 100 % кист — крошковидная беловатая масса, волосы и жир, 5,4 % — костная ткань, 2,7 % — хрящевая ткань, 2,7 % — участки нижней челюсти, иногда — фрагменты фиброзной и нервной ткани, кровеносных сосудов, зачатки глаза и клетки поджелудочной щитовидной или слюнной железы[1][2][5][6]. Скорость роста медленная — 1,8 мм/год[4].
Эпидемиология
Заболеваемость 1,2—14,2 случая на 100 000 человек[4]. Зрелые тератомы чаще выявляют у молодых женщин (78,4 % случаев), 10,8 % — у женщин среднего, 8,1 % — пожилого и 2,7 % — старческого возраста. В 94,5 % поражён преимущественно один яичник, лишь в 5,5 % поражены оба[1]. В 95—98 % кист доброкачественные[2]. При длительном существовании кисты у 1-2 % пациенток в возрасте 60—70 лет происходит злокачественная трансформация, которая в 80 % случаев представлена плоскоклеточным раком[1][6].
Диагностика
Кистозная тератома малых размеров не вызывает симптомов. По мере роста появляются симптомы сдавления соседних органов: ощущение инородного тела, чувство тяжести и распирания в брюшной полости, эпизодические тянущие боли в области поражённого яичника, нарушение менструального цикла, нарушение работы желудочно-кишечного и мочеполового трактов, увеличение живота, одышка. В 2,7 % случаев из-за перекрута ножки опухоли развивается клиника «острого живота»[1][4][6].
Дермоидные кисты можно заподозрить во время ультразвукового исследования[1]. Для подтверждения выполняют магнитно-резонансную или компьютерную томографию[6]. Киста представляет собой округлое или дольчатое образование с гладкой поверхностью. Кисты обычно состоят из одной камеры, но иногда могут иметь перегородки. Диаметр варьирует от 1,5 до 12 см, но встречаются и гигантские тератомы диаметром более 40 см[1][5].
Осложнения
- Перекрут ножки кисты
- Разрыв кисты
- Малигнизация[6]
- Инфицирование кисты
- Кровотечение[3]
- Глиоматоз брюшины
- Энцефалит с антителами к N-метил-D-аспартат рецепторам[4]
Дифференциальная диагностика
- Киста почки
- Эндометриома
- Киста брюшины
- Дивертикул мочевого пузыря
- Тазовая почка
- Дивертикулярный абсцесс
- Абсцесс брюшины или забрюшинного пространства
- Забрюшинная саркома
- Метастазы рака лёгкого, лимфомы и др.
- Рак кишечника
- Внематочная беременность
- Геморрагическая киста яичника
- Тубоовариальный абсцесс
- Фибромиома на ножке
- Синдром поликистозных яичников
- Простая киста
- Цистаденома
- Карцинома эндометрия
- Саркома яичников
- Опухоль полового тяжа
- Опухоль герминогенных клеток яичников
- Опухоль Крукенберга[4][6]
Лечение
Женщинам в пременопаузе, желающим забеременеть и имеющим размер кисты менее 6 см, рекомендуется наблюдение до тех пор, пока скорость роста кисты не превышает 2 см/год. В детском, юношеском и молодом репродуктивном возрасте кисты диаметром менее 5 см удаляют в ходе лапароскопической цистэктомии. При кистах большего диаметра или при множественных кистах у женщин в постменопаузе выполняют лапароскопическую овариоэктомию. Лапаротомию выполняют при гигантских кистах, разрыве кисты или риске утечки содержимого кисты[4][6].
Прогноз
Для кист без малигнизации прогноз благоприятный. Рецидив после удаления возможен в промежутке от 2 до 10 лет после операции. Исход тератом со злокачественной трансформацией зависит от стадии, характера роста и сосудистой инвазии опухоли: 5-летняя выживаемость при неразорвавшихся опухолях I стадии составила 50—75 %, II стадии — 25 %, III стадии — 12 %, IV стадии — 0 %[4][6].
Профилактика
Не разработана.