Синдром Герстмана — Штраусслера — Шейнкера
Синдром Ге́рстмана — Штра́усслера — Ше́йнкера (СГШШ; боле́знь Ге́рстмана — Штра́усслера — Ше́йнкера, подо́страя губкоо́бразная энцефалопати́я) — это чрезвычайно редкое смертельное нейродегенеративное заболевание, относящееся к группе прионных болезней. Оно вызывается мутациями в гене PRNP, который отвечает за выработку белка, участвующего в формировании миелиновой оболочки нервных волокон. Изменённый белок приобретает аномальную структуру, что приводит к повреждению тканей головного мозга. Клиническая картина заболевания включает мозжечковые расстройства, параличи, экстрапирамидные двигательные нарушения, глухоту, слепоту и деменцию. Начало симптомов обычно приходится на возраст от 30 до 40 лет, а средняя продолжительность жизни после появления первых признаков болезни не превышает пяти лет[3].
Общие сведения
История
Классификация
СГШШ относится к группе прионных заболеваний[3].
Этиология
Патогенез
В основе патогенеза СГШШ лежат мутации в гене PRNP, который кодирует нормальный клеточный прионный белок PrPC, участвующий в формировании миелиновой оболочки нервных волокон. Мутации вызывают конформационные изменения структуры белка: он преобразуется из нормальной формы, обогащённой альфа-спиральными участками, в патогенную изоформу PrPSc с преобладанием бета-складчатой структуры. Этому процессу также способствует попадание в организм извне инфекционной формы белка PrPSc. Патогенная форма PrPSc устойчива к расщеплению протеазами и способна превращать нормальный белок PrPC в аномальный посредством белок-белковых взаимодействий. В результате патологический белок накапливается в тканях головного мозга в виде бляшек, содержащих нитевидные или палочкообразные агрегаты. Накопление этих агрегатов приводит к атрофии нейронов, что обусловливает клинические проявления болезни[3].
Эпидемиология
Согласно эпидемиологическим данным, распространённость СГШШ в мире составляет от 1 до 100 случаев на 100 миллионов населения в год. Возраст возникновения первых симптомов варьирует от 30 до 60 лет[5].
Диагностика
Клиническая картина СГШШ характеризуется значительной вариабельностью симптомов и тяжести течения как в разных семьях, так и среди отдельных пациентов, включая членов одной семьи. Заболевание начинается с прогрессирующей потери координации, которая проявляется неустойчивостью, трудностями при ходьбе, общей неловкостью движений и нарушением координации произвольных действий. Одновременно развиваются лёгкие нарушения речи в виде невнятного произношения, которые в дальнейшем прогрессируют до тяжёлой дизартрии, когда речь пациента становится практически неразборчивой для окружающих. К ранним признакам также относятся расстройства глотания, обусловленные нарушением координации мышц глотательного аппарата, снижение сухожильных рефлексов, прогрессирующая слабость в нижних конечностях и различные парестезии в виде жжения, покалывания или чувства дискомфорта под кожей[6].
По мере прогрессирования заболевания развивается мышечная спастичность, характеризующаяся патологическим повышением мышечного тонуса, нарастающей скованностью и слабостью мышц, что приводит к появлению неестественных извивающихся движений и общей замедленности произвольной моторики. У многих пациентов наблюдается обеднение мимики вплоть до так называемого маскообразного лица, когда человек утрачивает способность выражать эмоции посредством лицевой мускулатуры. Характерными признаками становятся быстрые непроизвольные движения глазных яблок, нарушения оценки расстояния и масштаба предметов, а также прогрессирующие зрительные расстройства, которые могут завершиться полной слепотой. Реже развивается снижение слуха вплоть до глухоты[6].
В ряде случаев наблюдаются эпилептические припадки, параличи отдельных черепно-мозговых нервов и разнообразные двигательные нарушения, включая отрывистые мышечные подёргивания и медленные извивающиеся непроизвольные движения. На определённом этапе заболевания присоединяются когнитивные расстройства: страдают мышление, память, способность к рассуждению, воображение и обработка информации. Особенно нарушаются концентрация внимания и способность к сосредоточению, мыслительные процессы замедляются. С течением времени формируется деменция с нарастающим ухудшением познавательных функций, памяти, речи и поведенческих реакций. На начальных этапах когнитивные нарушения могут быть малозаметны и проявляться забывчивостью, невнимательностью, трудностями концентрации и непреднамеренной потерей веса. Позднее возникают эпизоды спутанности сознания и галлюцинации[6].
У небольшой части пациентов первые проявления заболевания носят психиатрический характер, что иногда приводит к ошибочной диагностике шизофрении. СГШШ вызывает неуклонно прогрессирующее физическое и умственное ухудшение, хотя в некоторых случаях возможно более быстрое течение. На терминальных стадиях пациенты становятся полностью обездвиженными, прикованными к постели, утрачивают способность самостоятельно принимать пищу и общаться с окружающими. Заболевание неуклонно прогрессирует до развития коматозного состояния и заканчивается летальным исходом[6].
Молекулярно-генетический анализ методом секвенирования позволяет выявить мутацию в гене PRNP[6].
Электроэнцефалография: позволяет выявить эпилептическую активность[6].
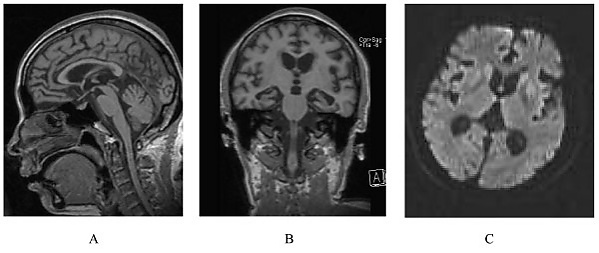
При проведении магнитно-резонансной томографии головного мозга у некоторых пациентов с СГШШ могут выявляться типичные нейровизуализационные признаки. К таким признакам относится гиперинтенсивность базальных ядер, таламусов и в некоторых случаях коры больших полушарий в режиме Т2-FLAIR и на диффузионно-взвешенных изображениях. Однако в большинстве случаев по мере прогрессирования заболевания обнаруживаются лишь неспецифические атрофические изменения головного мозга[4].
Дифференциальная диагностика
Дифференциальную диагностику СГШШ проводят с наследственными мозжечковыми атаксиями, болезнью Крейтцфельдта — Якоба, наследственными спастическими параплегиями, рассеянным склерозом, синдромами атипичного паркинсонизма и быстропрогрессирующими деменциями[5].
Лечение
Лечения, способного изменить течение болезни или остановить её прогрессирование, не существует. По этой причине пациентам проводится исключительно симптоматическая терапия, которая может включать назначение ноотропных препаратов, средств для поддержки когнитивных функций и лекарств, корригирующих поведенческие нарушения[4][5].
Прогноз
СГШШ характеризуется крайне неблагоприятным прогнозом: средняя продолжительность жизни пациентов составляет менее 5 лет[3].
Диспансерное наблюдение
Специфические методы диспансерного наблюдения не разработаны.
Профилактика
Специфическая профилактика не разработана.
Примечания
Литература
- Шевчук Д. В., Гришина Д. А., Нужный Е. П., и др. Синдром Герстманна–Штраусслера–Шейнкера с трансформацией фенотипа в динамике и ошибочной диагностикой болезни двигательного нейрона (клиническое наблюдение) // Неврология, нейропсихиатрия, психосоматика. — 2024. — Т. 16, № 4. — С. 68—75. — doi:10.14412/2074-2711-2024-4-68-75.
- Нужный Е. П., Абрамычева Н. Ю., Федотова Е. Ю., и др. Синдром Герстманна–Штраусслера–Шейнкера с фенотипом ранней спиноцеребеллярной атаксии // Неврология, нейропсихиатрия, психосоматика. — 2022. — Т. 14, № 6. — С. 63—66. — doi:10.14412/2074-2711-2022-6-63-66.