Острый аппендицит
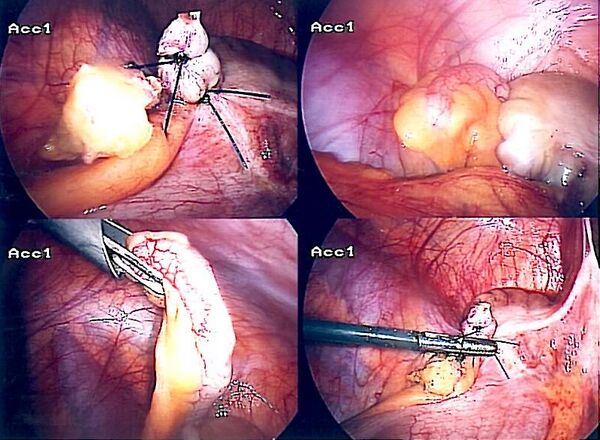
Острый аппендицит — острое воспалительно-некротическое заболевание червеобразного отростка слепой кишки, как правило, вызванное обтурацией просвета червеобразного отростка, и протекающее при участии микрофлоры, обитающей в просвете червеобразного отростка (факультативных и облигатных анаэробов). При возникновении острого аппендицита показана экстренная операция: аппендэктомия (удаление червеобразного отростка). Острый аппендицит давностью более двух суток — основная причина летальности при этом заболевании. Именно при остром аппендиците давностью более двух суток возникают опасные осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, разлитой гнойный перитонит, острый пилефлебит и другие.
- Катаральный (простой, поверхностный).
- Деструктивный.
- Флегмонозный.
- Апостематозный.
- Флегмонозно-язвенный.
- Гангренозный.
- Перфоративный.
Общие сведения
Клиника, симптомы
Клиническое проявление острого аппендицита весьма вариабельное[1].
Классическое начало заболевания характеризуется неожиданно возникающими болями в животе, чаще всего в часы ночного отдыха. Боли вначале проецируются в подложечной области, почти всегда сопровождаясь тошнотой, иногда рвотой, спустя 3-4 часа эти боли смещаются в правую подвздошную область. Такое «гастрогенное» начало острого аппендицита получило название симптома Кохера — Волковича. Иногда боли смещаются в правую подвздошную область из околопупочной области симптом Кюммеля[1].
При объективном обследовании больных можно выявить ассиметрию передней брюшной стенки при глубоком вдохе, общие и патогномоничные симптомы, из которых наибольшую диагностическую ценность имеют следующие[1].
Общие симптомы:
Симптом Щёткина — Блюмберга (усиление болезненности при резком отнятии руки после продавливания передней брюшной стенки).
Симптом Раздольского (зона перкуторной болезненности) при этом происходит сотрясение париетальной брюшины вовлечённой в воспалительный процесс.
Патогномоничные симптомы:
Симптом Воскресенского или симптом «скольжения» (усиление болезненности в зонах кожной гиперестезии (зоны повышенной чувствительности) при поверхностном проведении руки врача от мечевидного отростка в стороны).
Симптом Ровзинга (усиление боли в правой подвздошной области справа при толчкообразном надавливании на брюшную стенку в левой подвздошной области) происходит вследствие ретроградного смещения газовой волны и перерастяжении червеобразного отростка.
Симптом Образцова (усиление болей при пальпации правой подвздошной области при поднятой выпрямленной правой нижней конечности).
Симптом Ситковского (усиление болей при повороте больного на левый бок происходит из-за смещения воспалённого червеобразного отростка и натяжении брыжейки. Этот патогномоничный симптом у женщин во второй половине беременности может быть отрицательным и для подтверждения диагноза рекомендуется определение симптома Ситковского наоборот (усиление болей при повороте беременной женщины на правый бок). При этом происходит давление на червеобразный отросток беременной матки.
Симптом Бартомье-Михельсона (усиление болей при пальпации правой подвздошной области в положении на левом боку). При этом из-за смещения влево большого сальника и других подвижных органов брюшной полости, червеобразный отросток становится более доступным для пальпации.
Симптом Коупа (усиление болей при переразгибании нижней конечности в тазобедренном суставе или при ротации снаружи правой стопы).
Для катарального аппендицита чаще всего характерно отсутствие стула в первые сутки заболевания, реже дизурические расстройства, особенно при тазовом расположении отростка, верхушка которого находится неподалёку от мочевого пузыря или мочеточника. При внешнем осмотре живота особых изменений не выявляется. Иногда можно заметить ассиметричность брюшной стенки при дыхательной экскурсии. Признаков раздражения брюшины вначале не отмечается, за исключением локальных болей при глубокой пальпации в точке Мак-Бурнея. Затем при поверхностной пальпации боли усиливаются, при вовлечении брюшины самого отростка они уже могут носить распространённый характер с различной иррадиацией, в зависимости от расположения отростка. Наиболее характерный признак в катаральной фазе аппендицита — зона гиперестезии кожи, что следует рассматривать как проявление органно-кутанного рефлекса. При стабильности катарального процесса можно определить симптом Ровзинга, симптом Ситковского, симптом Бартомье — Михельсона, симптом «смещения отростка», усиление болей при поднятии и резком отпускании левой половины брюшной стенки в положении на левом боку. Характерным для всех стадий развития острого аппендицита являются симптомы Образцова, и Коупа.
Флегмонозный аппендицит. В этой стадии больные в большинстве случаев поступают в стационар. Боли в правой подвздошной области носят иногда дёргающий, пульсирующий характер, они более постоянны и сопровождаются частой тошнотой без рвоты. Живот заметно отстаёт в дыхании, особенно правая его половина. При поверхностной пальпации определяется усиление болей в подвздошной области справа и здесь же ощущается напряжение мышц, defans, что свидетельствует о переходе воспалительного процесса за пределы серозного слоя червеобразного отростка и вовлечения париетальной брюшины над слепой кишкой. В стадии флегмонозного процесса в большинстве случаев проявляется наиболее достоверный симптом Щёткина — Блюмберга, симптом Раздольского, определение перкуторной болезненности и зона Раздольского измеряемая в сантиметрах, симптом Воскресенского. Вначале эти симптомы выявляются над слепой кишкой, при дальнейшем распространении воспалительного процесса на другие площади брюшины симптом проявляются во всех отделах живота.
Для гангренозной формы характерно тяжёлое состояние больного, болевой синдром или резко усиливается или совсем исчезает вследствие гибели нервных окончаний. Как проявление быстронарастающей интоксикации появляется эйфория, апатия, обезвоживание, тахикардия, может наблюдаться симптом «ножниц» — несоответствие частоты сердечных сокращений и температуры тела.
Прободная форма острого аппендицита характеризуется сразу же в возникновения резких болей в правой подвздошной области, которые постепенно ослабевают, повторной рвотой, прогрессирующей интоксикацией и по мере развития поражения брюшины клиникой разлитого перитонита.
Диагноз «острый аппендицит» — клинический (обычно его ставит врач-хирург, определяя показания к экстренной операции).
Точная морфологическая форма заболевания (катаральный, флегмонозный, гангренозный) выявляется только интраоперационно, во время диагностической лапароскопии или первом этапе лапаротомии (в отечественной традиции такой диагноз называется «Послеоперационный диагноз»).
- Удалённый червеобразный отросток исследуется гистологически (обычно требуется 5-7 рабочих дней) для подтверждения и детализации интраоперационного диагноза.
- Достоверных лабораторных изменений крови, мочи, других биологических жидкостей, позволяющих определить диагноз острого аппендицита без хирургического вмешательства, в настоящее время не существует.
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
- В зарубежной литературе последних 2-3 лет появились сообщения, что при деструктивных формах острого аппендицита может быть характерным повышение общего билирубина сыворотки крови более 18,5 мкмоль/л. Возможное объяснение гипербилирубинемии — всасывание токсических продуктов из червеобразного отростка в вены отростка, поступление по портальной системе в печень, токсические изменения гепатоцитов, которые ведут к повышению уровня билирубина. В настоящее время эти сведения нуждаются в подтверждении.
Если история болезни, физикальное и лабораторное обследование не позволяют подтвердить или исключить аппендицит, рекомендуется произвести повторный общий анализ крови с повторным клиническим обследованием с пальпацией следующим утром. В большинстве случаев при отсутствии аппендицита наступает улучшение, и пациента можно отправить домой. У детей с аппендицитом наблюдается усиление боли, поэтому применяют антибиотики внутривенно пока не будет произведена аппендэктомия[2].
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.
Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.
Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.
Особенности организма женщины при беременности, влияющие на постановку диагноза и хирургическую тактику:
- стёртая клиническая картина «острого живота» вследствие гормональных, метаболических, физиологических изменений;
- прогрессирующее ослабление мышц передней брюшной стенки за счёт их растяжения растущей маткой;
- смещение внутренних органов растущей маткой: аппендикс и слепая кишка смещаются краниально, брюшная стенка поднимается и отодвигается от отростка.
У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье). Отмечают наличие положительного симптома Тараненко — усиление боли в животе при повороте с левого бока на правый.